Częstość fibrynogenu podczas ciąży
Krew matczyna podczas ciąży odżywia i zapewnia dziecku wszystko, co konieczne. Dlatego zdrowie krwi ma wielkie znaczenie dla dziecka i dla matki oraz dla procesu nadchodzących narodzin.
Liczne testy, które kobieta w ciąży daje lekarzowi dość pełny obraz jej stanu zdrowia. Ważna jest hemoglobina i liczba płytek krwi. Sprawdzono również liczbę febrinogenu. O tym, co to jest i ile powinno być we krwi przyszłej matki, powiemy w tym materiale.
Co to jest
Kiedy osobie grozi utrata krwi, jego ciało uruchamia ochronny mechanizm krzepnięcia krwi. Kluczowym ogniwem jest białko zwane fibrynogenem. Jest wytwarzany przez wątrobę, po czym fibrynogen jest całkowicie rozpuszczony w osoczu krwi.
W przypadku urazu, skaleczenia, operacji i innych zagrożeń dla dobrego samopoczucia ciała fibrynogen zaczyna reagować z enzymem trombiną. Wynikiem jest monomer fibryny.
Wytrąca się w postaci najlepszych nici, których nie widać gołym okiem. Nici te wiążą ze sobą komórki krwi, zwłaszcza płytki krwi. Tworzy to zakrzep, który całkowicie pokrywa ranę i zapobiega dalszemu wyciekowi krwi. Następnie skrzep jest wchłaniany pod wpływem innych substancji, a naczynia są oczyszczane z niego.
Podczas ciąży ważne jest, aby krzepnięcie krwi było normalne. Pozwoli to dziecku zdobyć wystarczającą ilość tlenu i składników odżywczych, a mama - spokojnie doprowadzić dziecko do właściwego czasu i rodzić go bez problemów.
Dlatego krew do krzepnięcia jest sprawdzana kilka razy podczas noszenia dziecka.
Test fibrynogenu
Fibrynogen nie jest jedynym wskaźnikiem zdolności krwi do tworzenia skrzepów krwi i dlatego nie ma dla niej oddzielnej analizy. Poziom białek osocza jest określany podczas kompleksowego badania FPCM (kompleksu rozpuszczalnego monomeru fibryny), który jest również nazywany koagulogramem.
Nadaje się do analizy tylko krew żylna. Jej płot wykonuje się kilka razy w czasie ciąży, a następnie bez powodzenia przed porodem lub cięciem cesarskim. Lekarze muszą mieć pewność, że kobieta nie ma ryzyka masywnego krwawienia podczas porodu.
Na wyniki analizy mogą mieć wpływ niektóre czynniki z zewnątrz, a zatem przed wizytą w laboratorium lub gabinecie zabiegowym Kobieta powinna przestrzegać kilku ważnych warunków:
- dwa dni przed oddaniem krwi, nie można być nerwowym, martwić się, uporządkować relacji z krewnymi i nieznajomymi - hormony zmieniające się w stresie wpływają na krzepnięcie krwi;
- dwa dni przed analizą nie możesz jeść tłustych, pikantnych, przesadnie słonych lub słodkich potraw;
- kilka dni powinno ograniczyć aktywność fizyczną;
- rozcieńczalników krwi (na przykład aspiryna) nie należy przyjmować na tydzień przed badaniem;
- krew podaje się na pusty żołądek - ostatni posiłek przyszłej matki powinien nastąpić nie później niż 8 godzin przed pobraniem krwi;
- jeśli przyszła mama nie może pożegnać się ze złym nawykiem palenia, to godzinę przed wizytą w laboratorium nie można palić.
Krew umieszczana jest w probówce, traktowanej specjalną kompozycją, która zapobiega tworzeniu się skrzepów krwi. W laboratorium składnik osocza jest od niego oddzielany, a ilość fibrynogenu jest oznaczana w osoczu. W tym celu dodawane są specjalne odczynniki, które uruchamiają proces zakrzepicy w próbce. Dzięki liczbie utworzonych włókien fibrynowych technik laboratoryjny ocenia ilość fibrynogenu.
Normy wartości
Mądra natura zapewniła wszystko, aby nieskrępowany rozwój w łonie nowego życia. Dlatego też na samym początku ciąży i w pierwszym trymestrze ciąży fibrynogen we krwi zmniejsza się, tak że zarodek może otrzymywać bardziej korzystne substancje, ponieważ zwiększa się przepływ krwi.
W tym okresie powstaje łożysko - i nowe naczynia, w tym naczynia pępowinowe, muszą być traktowane z ostrożnością i uwagą. Za tę matczyną krew i staje się bardziej płynna.
W drugim trymestrze ciąży, kiedy naczynia łożyska i pępowiny stają się bardziej trwałe i mocne, a podstawowe układanie narządów dziecka jest zakończone, ciało matki ma nowe zadanie - przygotować się na nadchodzące narodziny. To ryzyko utraty krwi w procesie porodu jest nieuniknione, nie trzeba mówić, to oczywiste. Dlatego krew zaczyna „gęstnieć”, rośnie poziom febrinogenu, a w konsekwencji krew zaczyna szybciej krzepnąć.
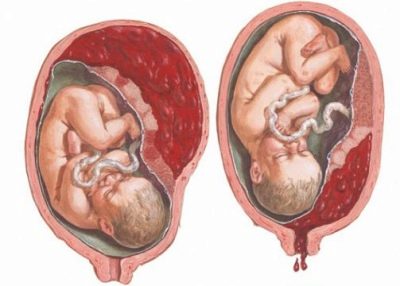
Prawdziwe niebezpieczeństwo w procesie porodu - wyładowanie łożyska. Kiedy rodzi się „fotelik”, zawsze towarzyszy mu krwawienie. Jak obfite i kontrolowane będzie to zależy od czasu potrzebnego do rozpoczęcia skrzepu krwi.
Liczba febrinogenu wpływa na ten wskaźnik. Dlatego w trzecim trymestrze ciąży poziom tego białka w osoczu jest zwykle zawsze wyższy.
Tabela standardów stężenia fibrynogenu podczas ciąży w tygodniu:
Okres ciąży (tygodnie) | Stężenie fibrynogenu - minimum | Stężenie fibrynogenu - maksimum |
1-13 | 2,12 g / l | 4,33 g / l |
13-21 | 2,90 g / l | 5,30 g / l |
21-29 | 3,00 g / l | 5,70 g / l |
29-35 | 3,20 g / l | 5,70 g / l |
35-42 | 3,50 g / l | 6,50 g / l |
Przyczyny odchyleń
Należy zauważyć, że poziom fibrynogenu podczas ciąży jest zawsze nieznacznie zwiększony w porównaniu z wynikami badań kobiet nie będących w ciąży. Jednak stężenie substancji w osoczu może przekraczać górne progi normy dla kobiet „na miejscu”, jak również odbiegać od nich w mniejszym kierunku. A powody tego mogą wystarczyć.
Jeśli poziom jest podwyższony
Nadmiar febrinogenu we krwi przyszłej matki może być spowodowany toksykozą lub chorobą zakaźną, ponieważ w tych warunkach organizm traci płyn i odwadnia się.
Aby zwiększyć białko krwi może przynieść grypę lub ARVI, a także zaostrzenie chorób przewlekłych. Grubsza krew staje się również skutkiem silnych naprężeń doświadczanych przez kobietę, a także jeśli jej aktywność wiąże się z ciężkim wysiłkiem fizycznym.
Wysokie stężenia fibrynogenu mogą mówić o problemach z tarczycą, chorobami serca i naczyń krwionośnych, zapaleniem płuc i reumatyzmem, jak również rozwojem zakrzepowego zapalenia żył u kobiet.
Najbardziej alarmująca jest sytuacja, w której fibrynogen we krwi rośnie w odpowiedzi na złośliwe procesy nowotworowe.
Lekarze z żalem stwierdzają, że w ostatnich latach liczba kobiet z problemami nowotworowymi zidentyfikowanymi w okresie rozrodczym szybko rośnie.
Jeśli poziom jest obniżony
Niski poziom białek osocza we krwi przyszłej matki może wynikać z gestozy, jak również z powodu patologicznego niedoboru witaminy B12 w jej organizmie.
Niski poziom fibrynogenu i spadek aktywności fibrynolitycznej są charakterystyczne dla DIC (rozsianego krzepnięcia wewnątrznaczyniowego). Jest to niebezpieczny stan, który wymaga specjalistycznej opieki medycznej. Zmniejszony fibrynogen towarzyszy chorobom takim jak zapalenie wątroby.
Poziom białka w osoczu może być znacznie zmniejszony, jeśli kobieta doznała niedawno urazu, doznała oparzeń, straciła krew w wyniku zabiegów chirurgicznych, a także doznała zatrucia ze znacznym zatruciem. Podobnie jak w przypadku zwiększonego stężenia fibrynogenu, toksykoza może być przyczyną spadku.
Możliwe konsekwencje
Lekki nadmiar fibrynogenu jest łatwy do leczenia i zwykle nie powoduje problemów. Bardziej długotrwały i znaczący nadmiar normy może spowodować samoistną aborcję, zatrzymać rozwój dziecka i jego śmierć.
Zbyt „gęsta” krew zwiększa prawdopodobieństwo zakrzepicy maciczno-łożyskowej, co może prowadzić do śmierci dziecka w łonie matki. W przypadku organizmu matki wysoki poziom fibrynogenu stwarza ryzyko zakrzepowego zapalenia żył i zakrzepicy tętnicy płucnej, co jest śmiertelne.
Z powodu nadmiernie „gęstej” krwi przepływ krwi między matką a dzieckiem będzie trudny, w wyniku czego dziecko otrzyma mniej witamin, składników odżywczych i tlenu, co może spowodować opóźnienie wzrostu wewnątrzmacicznego i niedobór tlenu - niedotlenienie.
Zmniejszony poziom fibrynogenu jest znacznie rzadziej wykrywany u kobiet w ciąży niż u kobiet w ciąży. To bardzo niepokojący znak, ponieważ Kobieta z „płynną” krwią jest zagrożona krwawieniem i całkowitą utratą krwi. Może się to zdarzyć przed porodem, podczas porodu iw okresie poporodowym.
Hematolog pomoże ginekologowi w zarządzaniu taką ciążą, ponieważ takie kobiety wymagają uważnej obserwacji i specjalnego podejścia.
Leczenie
Wyznaczenie kompetentnej terapii koagulogramu nie wystarczy. Lekarze muszą ustalić dokładne przyczyny, które doprowadziły do odchyleń analizy laboratoryjnej od normy. W tym celu przydzielane są dodatkowe badania - USG, USG, CTG (jeśli problem występuje w trzecim trymestrze ciąży), a także inne laboratoryjne badania krwi. Być może będziesz musiał odwiedzić hematologa lub transfuzjologa, aby wybrać leki do terapii.
Co zrobić ze zwiększoną wartością?
Jeśli wzrost białek osocza jest nieznaczny, wystarczy zmienić sposób życia i podejście do odżywiania, aby wskaźniki krzepnięcia krwi normalizowały się.
Kobieta jest zakazanym stresem i ciężkim wysiłkiem fizycznym. Powinna spać przez wystarczającą ilość czasu (co najmniej 9 godzin) i obserwować prawidłowy schemat picia. Jednocześnie ważne jest, aby wspólnie z lekarzem opracować taktykę - ile wody można wypić dziennie, aby nie było obrzęków i odwodnienia.
Dieta obejmuje świeże pomidory, rokitnik, żurawinę, cukinię i kapustę. Produkty te dobrze „rozrzedzają krew”. Przydatne są świeżo wyciskane soki czerwone, w tym warzywa, na przykład buraki.
Sok z brzozy jest bardzo dobry (pozyskiwany z brzozy, a nie ze sklepu). Kobiety mogą dodatkowo otrzymywać kompleksy witaminowe i osobno - witaminy grupy B, kwas foliowy, niewielką ilość aspiryny dziennie.
Zazwyczaj takie leczenie jest wystarczające, aby szybkość krzepnięcia krwi powróciła do normy w ciągu kilku tygodni.
Jeśli tak się nie stanie, przepisuje się hematologa, który przepisuje leki przeciwzakrzepowe i indywidualnie określa tryb ich dawkowania.
Co robić po niskich stawkach?
Podobnie jak w przypadku zwiększonego poziomu białka fibrynogenu, kobiecie zaleca się zmianę stylu życia. Jej dieta obejmuje pokarmy, które mają zdolność zagęszczania krwi. Są to banany, pieczone ziemniaki, kasza gryczana, kurczak i jaja przepiórcze, wątroba wieprzowa, owies, orzechy włoskie i pszenica.
Zazwyczaj „płynna” krew staje się na tle późnej toksykozy, dlatego kobieta nie powinna odmawiać hospitalizacji oferowanej w tym przypadku do szpitala, gdzie objawy i zatrucie zostaną usunięte za pomocą leków.
Wszystkie leki stosowane w leczeniu zaburzeń krwawienia są niepożądane w czasie ciąży, ale jeśli nie ma innego wyjścia, kobieta może przepisać leki - koagulanty (hemostatyka) preparaty wapnioweponieważ ten ważny minerał bierze udział w procesie krzepnięcia krwi.
Aby zminimalizować ryzyko, że dziecko nie otrzyma takich środków od matki, próbują przepisać terapię hemostatyczną tak późno, jak to możliwe, bliżej porodu. Odbywa się wyłącznie w szpitalu pod nadzorem lekarza.
Nie jest dopuszczalne leczenie problemów hemostazy środkami ludowymi: jeśli odchylenia są znaczące, potrzebne są leki, a nie wywary z ziół, zwłaszcza że Stosowanie większości przepisów zalecanych przez nietradycyjnych uzdrowicieli jest również przeciwwskazane dla kobiet w ciąży.
Na przykład wywar z pokrzywy, który ma działanie hemostatyczne, może powodować „zakłócenia” w maciczno-łożyskowym przepływie krwi, a wywar z dziurawca jest ogólnie przeciwwskazany u kobiet w „interesującej pozycji”.
Prognozy są zazwyczaj korzystne, zwłaszcza że obecny poziom medycyny pozwala kobiecie zapewnić wszelką niezbędną pomoc podczas porodu i okresu poporodowego, nawet jeśli nie można znormalizować poziomu fibrynogenu w okresie noszenia dziecka.
Więcej informacji na temat trombofilii w czasie ciąży można znaleźć w poniższym filmie.