Pierwsze badanie przesiewowe w czasie ciąży: terminy i standardy
Pierwsze badanie przesiewowe w czasie ciąży jest ważnym i bardzo ważnym etapem. Jest on z niecierpliwością wyczekiwany przez wszystkie przyszłe matki, ponieważ ten egzamin powinien odpowiedzieć na główne pytanie - czy wszystko jest w porządku z dzieckiem? Kiedy i jak przeprowadzana jest diagnoza, a także jakie wyniki można uznać za normalne, zostaną omówione w tym artykule.
Co to jest?
Badania prenatalne czasami przerażają kobiety w ciąży tak bardzo, że niektóre nawet odmawiają poddania się takim testom. Ułatwia to liczne fora dla kobiet w „interesującej pozycji”, w których szczegółowo opisano wszystkie „okropności” przesiewania i doświadczania matek.
W rzeczywistości nie ma nic złego w tej ankiecie. Badanie przesiewowe to kompleksowe badanie, którego celem jest identyfikacja potencjalnego ryzyka kobiety produkować dziecko z zaburzeniami genetycznymi.
Kompleks składa się z badań ultrasonograficznych i laboratoryjnych krwi żylnej kobiety w ciąży.
Przetłumaczone z języka angielskiego „screening” to „selekcja”, „screening”, „sortowanie”. Termin ten jest używany w ekonomii, socjologii i innych dziedzinach, medycyna nie jest wyjątkiem. Kobiety w ciąży są specjalną kategorią pacjentów, którzy wymagają specjalnego podejścia i dokładniejszych badań lekarskich. Ważne jest, aby zrozumieć, że samo badanie nie ujawnia żadnych chorób i nie można postawić diagnozy ani matce, ani jej nienarodzonemu dziecku.
To wszechstronne badanie ujawnia jedynie całkowitą masę przyszłych matek kobiet, które mają ryzyko wyprodukowania dziecka z poważnymi wadami rozwojowymi i nieprawidłowościami genetycznymi wyższymi niż pozostałe. Wysokie ryzyko urodzenia dziecka z patologiami nie jest jeszcze wyrokiem, aw większości przypadków dziecko jest w porządku, ale takie kobiety powinny być uważniej zbadane.
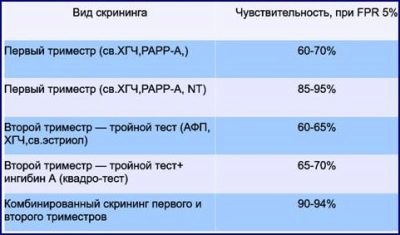
W sumie w okresie rozrodczym kobieta będzie miała trzy takie badania - w 1 trymestrze, w 2 i 3 trymestrze. Pierwsze badanie przesiewowe podczas ciąży jest uważane za najważniejsze i pouczające.
Nie tak dawno temu, jakieś dwie dekady temu, położnikom trudno było nawet określić płeć nienarodzonego dziecka, a patologie rozwojowe dziecka czasami pozostawały tajemnicą za siedmioma pieczęciami aż do narodzin. Od 2000 r. W naszym kraju praktykuje się powszechne badanie przesiewowe przyszłych matek, co zmniejsza liczbę dzieci urodzonych z tak poważnymi chorobami jak zespół Downa, zespół Turnera.
Diagnoza jest całkowicie bezpłatne dla pacjentaWszystkie kobiety, które zarejestrowały się do ciąży, otrzymują skierowanie do niej. Wyniki nie stanowią wskazówek do natychmiastowego działania. Jeśli później zostanie potwierdzone, że dziecko jest naprawdę chore, kobieta otrzyma polecenie przerwania ciąży zgodnie ze wskazaniami medycznymi.
Skorzystaj z tej okazji lub ocal i wyprodukuj „specjalne” dziecko - tylko kobieta sama zadecyduje, nikt nie zmusi jej do podjęcia jakiejkolwiek decyzji.
Cele
Głównym celem badań przedporodowych jest identyfikacja zagrożonych kobiet w ciąży. Natura jest oczywiście mądrzejsza i bardziej wyrafinowana niż człowiek i wszystkie jego osiągnięcia, a zatem nie jeden, nawet najbardziej doświadczony lekarz, ani jedna nowoczesna diagnoza nie są w stanie przewidzieć wszystkich możliwych wad rozwojowych dziecka. Dlatego lista problemów, które są „obliczane” podczas pierwszego procesu badań przesiewowych, ogranicza się tylko do kilku poważnych chorób i stanów. Pierwsze badanie przesiewowe pokazuje w szczególności prawdopodobieństwo wystąpienia takich patologii.
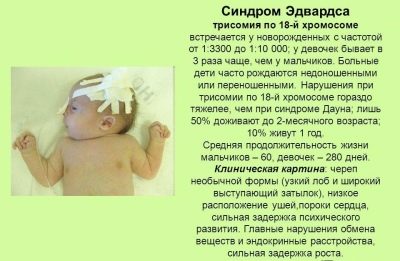
Zespół Edwardsa
Jest to jedna z najcięższych wad wrodzonych. Przyczyna jego wystąpienia leży w chromosomach trisomii 18. Prawdopodobieństwo jego rozwoju ma wyraźny związek z wiekiem kobiety w ciąży - u kobiet powyżej 40 roku życia ryzyko posiadania dziecka z taką diagnozą jest wyższe. Ogólnie choroba nie jest uważana za powszechną, ryzyko matek związanych z wiekiem wynosi około 0,7%.
Nie oznacza to, że syndrom Edwardsa może być zagrożony tylko przez niemowlęta kobiet ciężarnych z wymaganiami wstępnymi z powodu ich wieku, a całkiem młode dziewczyny mogą mieć nadmierny chromosom w osiemnastej parze, zwłaszcza jeśli mają cukrzycę.
Niemowlęta mają niską masę urodzeniową, deformację kości twarzy i czaszki, mają nienormalnie małe otwory w jamie ustnej, silnie zmienione uszy, a drogi słuchowe mogą być całkowicie nieobecne. W 60% przypadków występuje wada serca. Prawie każde dziecko z zespołem Edwardsa ma mocno zakrzywioną stopę, obserwuje się drgawki drgawkowe i występują nieprawidłowości w rozwoju móżdżku. Takie dzieci są upośledzone umysłowo, patologia jest klasyfikowana zgodnie z rodzajem oligofrenii.
Zdecydowana większość dzieci z tym zespołem umiera w ciągu pierwszych trzech miesięcy od momentu urodzenia. Do roku może żyć tylko 3-5% dzieci. Patologia jest nieuleczalna, korekcja nie podlega.
Zespół Turnera
Pełna nazwa choroby to zespół Shereshevsky-Turner. Zaburzenia chromosomalne występują w chromosomie X. Takie dzieci rodzą się krótko, z infantylizmem seksualnym, a także z pewnymi mutacjami fizycznymi. Ciąża z takim dzieckiem prawie zawsze występuje w tle. ciężka toksykoza i ciągłe zagrożenie przerwaniem, poród jest najczęściej przedwczesny.
Chorobie towarzyszy nie tylko brak lub niedorozwój gruczołów płciowych, ale także wielokrotne ubytki kości - może brakować paliczków palców, stawów łokciowych jest zakrzywionych, śródstopia są krótsze, występują problemy z kręgosłupem. Podobnie jak większość dolegliwości chromosomalnych, zespół ten ma wady serca i duże naczynia. Upośledzenie umysłowe rozwija się w typie infantylizmu, inteligencja większości dzieci jest zachowana.
Zespół Cornelia de Lange
Jest to choroba dziedziczna, w której mutacje genowe Nipbl. Z tego powodu dziecko ma zniekształcone kości czaszki i twarzy, nie ma wystarczającej ilości palców na uchwytach, istnieje poważne opóźnienie umysłowe. W zespole występują często problemy z funkcjami wzrokowymi i słuchowymi, poważne nieprawidłowości wpływają na nerki, układ sercowo-naczyniowy, wątrobę i układ rozrodczy.
Dzieci mają skłonność do drgawek drgawkowych, dzieci nie mogą kontrolować własnych ruchów i często powodują obrażenia u siebie. Według rodzaju zaburzeń psychicznych są imbecylami z upośledzeniem nawet najprostszej aktywności umysłowej.
Tylko u 20% takich dzieci choroba przebiega bez większych objawów psychomotorycznych, ale nawet takie dzieci charakteryzują się patologiami rozwoju kości i narządów wewnętrznych.
Zespół Downa
Jest to najczęstsza patologia chromosomalna, w której istnieje dodatkowy chromosom w 21 parach. Innymi słowy, kariotyp dziecka ma 47 chromosomów, podczas gdy u zdrowego dziecka powinno być dokładnie 46. Takie dzieci mają szczególnie zmienioną twarz - jest bardziej płaska, szyja krótka, tył głowy spłaszczony.Czworo na dziesięć dzieci urodzonych z tym zespołem ma wady serca i naczyń, a trzy dzieci mają wrodzony zez.
Nie bez powodu genetyka uważa, że prawdopodobieństwo wytworzenia dziecka z zespołem Downa jest większe u kobiet z wiekiem. Na przykład, młoda kobieta w ciąży w wieku 24 lat ma podstawowe ryzyko 1: 1500, jeśli przyszła mama ma już 28-29 lat, ryzyko wzrasta do 1: 1000. Kobiety w wieku powyżej 35 lat powinny pamiętać, że ich ryzyko wynosi 1: 214. Po 45 roku prawdopodobieństwo najwyższa wynosi 1: 19.
Oznacza to, że jedno z 19 dzieci urodzonych po 45 roku życia rodzi się z rozczarowującą diagnozą.
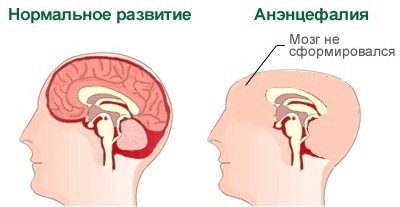
Wady cewy nerwowej (bezmózgowie)
Taka wada może „narastać” z powodu szkodliwego lub toksycznego działania na organizm matki na samym początku okresu, w którym dziecko się rodzi. Nauka zna te warunki na pewno - jest to okres między trzecim a czwartym tygodniem ciąży.
Pojawiają się wady niedorozwój półkul mózgu lub ich całkowita nieobecność, czasami brakuje i kości czaszki. Dziecko po prostu nie ma głowy. Ta wada jest w 100% śmiertelna. Większość dzieci umiera w łonie matki, innym udaje się żyć, aby rodzić, ale nie są przeznaczone na długie i szczęśliwe życie.
Śmierć występuje w pierwszych godzinach po urodzeniu, rzadziej dziecko może „wytrzymać” przez kilka dni.
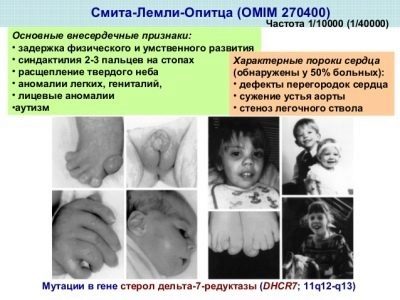
Zespół Smitha-Lemli-Opitza
Stanem wrodzonego niedoboru konkretnego enzymu jest reduktaza 7-dehydrocholesterolu, która jest odpowiedzialna za produkcję cholesterolu. W rezultacie brak cholesterolu wszystkie organy i układy zaczynają cierpieć na poziomie komórkowym, ponieważ substancja jest niezwykle potrzebna dla żywej komórki. Nasilenie choroby u dziecka zależy od natury niedoboru.
Z lekkim odchyleniem dziecko wydaje się mieć umiarkowane problemy psychiczne, a przy poważnym niedoborze choroby chorobie towarzyszą poważne wady zarówno na poziomie fizycznym, jak i psychicznym.
Specyfika tych noworodków - zmniejszony mózg wielu cierpi z powodu autyzmu, ich kości i ścięgna są zdeformowane, występują wady narządów wewnętrznych, a wzrok i słuch mogą być osłabione. Niedobór genu DHCR7 prowadzi do niedoboru ważnego enzymu.
Sama choroba jest rzadka, ale zespół włączono do badania przesiewowego z jakiegoś powodu - co 30 osoba dorosła jest nosicielem zmutowanego genu DHCR7. A jedynym pytaniem jest, czy mama lub tata podadzą ten gen swojemu dziecku, czy nie.
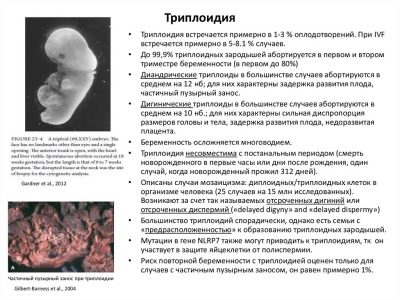
Nie-molowa triplody
Rażące zaburzenie genetyczne związane ze zmianą liczby chromosomów w dowolnej parze występuje spontanicznie „zgodnie z wolą Matki Natury”. Ani mama, ani tata nie są winni tego, że zamiast 23 par dziecko składa 46 lub 69 lat. Nie ma sposobu, aby żyć z takim kariotypem, więc większość płodu umiera nawet w łonie matki, ale możliwe są zmiany - rodzi się okruch, ale umiera po kilku godzinach, rodzi się okruch i umiera w ciągu kilku dni.
Patologia może wystąpić nawet wtedy, gdy oboje rodzice są całkowicie zdrowi i nie są nosicielami chorób dziedzicznych.
Kolejna próba wyobrażenia sobie dziecka w tej parze może być całkiem udana, prawdopodobieństwo nawrotu triplodii nie-molowej jest bardzo niskie.
Zespół Patau
Rozwój tej choroby powoduje powstanie dodatkowego chromosomu w parze 13, dlatego jest również nazywany chromosomy trisomii 13. Lekarze dostrzegają wyraźny związek między występowaniem nieprawidłowości chromosomowej a wiekiem matki. Ryzyko wzrasta wraz ze wzrostem wieku ciężarnych.
Zespół występuje z poważnymi wadami rozwojowymi - dziecko ma zniekształcone kości twarzy, mózg ma bardzo małe rozmiary. Mogą to być słabo rozwinięte lub nawet słabo rozwinięte organy widzenia, słuch. Często występuje tak zwana cyklopia, gdy dziecko ma tylko jedno oko, znajdujące się w środku czoła. Może istnieć wiele szczelin kości twarzy.
Zespołowi towarzyszą wady rozwojowe narządów wewnętrznych, jak również nieodwracalne zaburzenia ośrodkowego układu nerwowego. Wiele dzieci umiera w pierwszych miesiącach po urodzeniu, tylko nielicznym udaje się przeżyć do 5-7 lat, są głupcami, uczą się lub troszczą o siebie, a zainteresowanie takim dzieckiem jest całkowicie wykluczone.
Po wprowadzeniu obowiązkowych badań przesiewowych liczba dzieci urodzonych z tymi dolegliwościami, udało się znacznie zmniejszyć. Tak więc, do 2000 r., Jedno z 700 dzieci urodziło się z zespołem Downa, a po tym, jak lekarze nauczyli się ustalać ryzyko, tylko jedna na 1200 noworodków cierpi na taką chorobę, a większość rodziców sama tak zadecydowała, ponieważ ostatnio stosunek do „słonecznych” dzieci w społeczeństwie zmienił się, a niektóre matki świadomie utrzymują ciążę, nawet wiedząc, że powinny mieć takie specjalne dziecko.
Diagnoza prenatalna nie ujawnia patologii, ale tylko niektóre oznaki możliwych wad, inne metody diagnostyczne mogą potwierdzić prawdę, o czym będziemy dyskutować poniżej.
Grupa ryzyka
Jedna z powyższych patologii może wystąpić całkowicie u każdej kobiety, ale istnieją tak zwane grupy ryzyka. Obejmują one przyszłe matki, których prawdopodobieństwo genetycznych problemów płodu jest wyższe niż pozostałych.
Są wśród nich:
- późny heteroseksualny (jeśli jest w ciąży powyżej 35 lat);
- kobiety w ciąży, które wcześniej miały poronienia z powodu nieprawidłowości chromosomalnych płodu, a także kobiety, które urodziły dzieci z chorobami dziedzicznymi;
- dziewczęta i kobiety z historią więcej niż dwóch poronień, jeden po drugim;
- kobiety w ciąży, które z powodu ignorancji lub innych przyczyn na początku ciąży kontynuowały przyjmowanie leków, których zabrania się zabierać w czasie noszenia dziecka;
- kobiety w ciąży od bliskiego krewnego;
- kobiety w ciąży z nasienia dawcy;
- kobiety, które nie mają informacji o stanie zdrowia ojca dziecka i nie mają z nim kontaktu;
- kobiety pracujące w niebezpiecznych warunkach, zwłaszcza jeśli ich praca wiąże się z narażeniem na promieniowanie, a także kobiety, których mężczyźni pracują w takich warunkach i są narażeni na promieniowanie;
- kobiety z rodzinną historią posiadania krewnych z chorobami genetycznymi, a także kobiety, których małżonkowie mają takich krewnych.
Jeśli dziewczyna w młodym wieku poczęła pożądane dziecko od doskonale zdrowego mężczyzny, ryzyko anomalii jest mniejsze, ale w ogóle nie można ich wykluczyć. Dlatego ważne jest, aby nie odmówić poddania się takiemu badaniu.
Pomimo tego, że badania przesiewowe są obowiązkowe dla wszystkich, wszystkie procedury są przeprowadzane tylko za zgodą kobiety w ciąży, jeśli ich nie ma, jest ona zmuszona zbadać przyszłą matkę, nawet jeśli jest zagrożona, nikt nie będzie.
Daty
Pierwsze badania prenatalne przeprowadzane są w ściśle określonych okresach - od 11 do 13 tygodni ciąży. Należy rozumieć, że kobieta może otrzymać skierowanie na badania i ultradźwięki zarówno w jedenastym tygodniu (10 pełnych tygodniach położniczych), jak i czternastym tygodniu (w 13 pełnych tygodniach). Później badanie przesiewowe w pierwszym trymestrze nie jest przeprowadzane, ponieważ zawartość informacji niektórych markerów i wskaźników jest wysoka tylko w wyznaczonym okresie.
Tygodnie położnicze to nie tygodnie, które upłynęły od poczęcia, jak błędnie sądzą niektóre kobiety w ciąży. To jest czas, który upłynął. od pierwszego dnia ostatniej miesiączki. Zatem tygodnie położnicze są okresem od poczęcia + około 2 tygodni. Oznacza to, że w czasie badania płód będzie miał około 9-11 tygodni od poczęcia.
Skierowanie wydaje lekarz, który zarejestrował kobietę w ciąży. Jeśli kobieta został zarejestrowany po 13 tygodniach nie przeprowadza się pierwszego badania przesiewowego, a cała odpowiedzialność za ewentualną niewykrytą patologię dziecka spada na jej ramiona.
Przygotowanie
Okres, w którym przeprowadzane jest pierwsze badanie przesiewowe, nie jest tak długi, dlatego lekarzom nie jest łatwo zbadać małe dziecko. Na wyniki badania mogą wpływać różne rzeczy - od temperatury matki po złe nawyki, takie jak palenie lub picie alkoholu. Jeśli kobieta w ciąży nie dostanie wystarczającej ilości snu, jest bardzo zdenerwowana, cierpi na toksykozę, może to również wpływać na wynik końcowy, zwłaszcza parametry badania krwi.
Przygotowanie do pierwszego badania obejmuje ocenę ogólnego samopoczucia. Kobieta musi poinformować swojego lekarza o tym, co czuje, czy jej sen jest wystarczający, czy występują oznaki zmęczenia, choroba zakaźna lub przeziębienie.
Aby wyniki badania USG były dokładniejsze, a lekarz był w stanie lepiej zbadać okruchy, kobieta powinna być w stanie opróżnić jelito i pęcherz kilka godzin przed wizytą w sali ultradźwiękowej. Aby wyeliminować gazy jelitowe, należy przyjąć dawkę. „Simethicone” lub „Espumizana». Jeśli jest dużo gazu, spuchnięte jelito może ścisnąć organy miednicy, co z kolei utrudnia diagnozę.
Ultradźwięki w tym okresie są najczęściej wykonywane przezpochwowo, a zatem nie muszą wcześniej wypełniać pęcherza.
Najbardziej dokładnie przygotować się do badania krwi, ponieważ Każdy czynnik może wpływać na badania biochemiczne. Kilka dni przed badaniem przesiewowym zaleca się dietę oszczędzającą, która całkowicie wyklucza tłuste i smażone potrawy, przyprawy i wędzone produkty, zbyt słone i marynowane produkty. W celu zmniejszenia wzdęć w jelitach konieczne jest również powstrzymanie się od dużej liczby surowych warzyw, od kapusty w dowolnej postaci, z roślin strączkowych i tłustych produktów mlecznych, z piekarni i słodyczy.
Nie możesz jeść przed zabiegiem. Ostatni posiłek powinien być nie później niż 6 godzin przed badaniem.
Procedura
Przesiew w pierwszym trymestrze jest nie tylko najbardziej pouczającym z trzech badań prenatalnych, ale także najbardziej rygorystycznym. Powinien być przeprowadzony w określonej kolejności. Ważne jest, aby zarówno badania laboratoryjne, jak i diagnostyka ultrasonograficzna były wykonywane tego samego dnia z niewielką różnicą czasu.
W wyznaczonym czasie (zazwyczaj rano, ponieważ powinieneś przyjść na pusty żołądek) kobieta przychodzi na konsultację i najpierw idzie do biura swojego ginekologa-położnika. Tam czeka na wypełnienie specjalnej formy diagnostycznej, w której wprowadzane są dane niezbędne do projekcji genetycznych. Im więcej faktów zostanie wskazanych w formularzu, tym dokładniejsza będzie prognoza.
Ważne informacje diagnostyczne obejmują wiek kobiety i jej partnera, wagę kobiety w ciąży, wzrost, historię położniczą. Pamiętaj, aby uwzględnić wszystkie ciąże, które były przed obecnym, a także ich wynik. Jeśli wystąpiły poronienia, należy podać powód ich wystąpienia, jeśli jest niezawodnie znany i potwierdzony wynikami biopsji.
Jeśli kobieta miała wcześniej dzieci z zespołami chromosomalnymi, wrodzonymi wadami rozwojowymi, informacja ta jest również wskazana, podobnie jak obecność krewnych z chorobami dziedzicznymi.
Jeśli kobieta w ciąży pali lub używa alkoholu lub narkotyków, fakt ten należy również odnotować, ponieważ takie złe nawyki nie mogą wpływać na skład krwi. Wszystkie przewlekłe choroby, które przyszła matka ma w formie diagnostycznej, są wprowadzane do formularza diagnostycznego.
Następnie kobieta w ciąży jest wysyłana do ultradźwięków lub do gabinetu zabiegowego. Nie ma jasnych zaleceń dotyczących tego, co powinno nastąpić, najczęściej w rosyjskich konsultacjach kobiet rozpoczyna się diagnostyka ultradźwiękowa, a następnie natychmiast pobiera krew od kobiety w ciąży do analizy biochemicznej. Ultradźwięki można przeprowadzać nie tylko przezpochwowo, ale także przezbrzusznie, z czujnikiem na brzuchu, jeśli kobieta ma cienką budowę i widok przez przednią ścianę brzucha nie jest trudny.
Czujnik pochwy jest oglądany przez ścianę pochwy wewnątrz, ta metoda jest najkorzystniejsza w pierwszym trymestrze w ogóle, a dla kobiet szczególnie zagrożonych poronieniem, ponieważ pozwala, oprócz dziecka, dokładnie zbadaj stan kanału szyjki macicy.
Krew pobrana z żyły w tradycyjny sposób. Wszystkie instrumenty i tuby są jednorazowe, sterylne. Wyniki badania ultrasonograficznego są natychmiast przekazywane kobiecie, wyniki laboratoryjnych badań krwi muszą czekać kilka dni lub nawet tygodni.
Kobieta otrzymuje ogólny wniosek dotyczący badań przesiewowych z obliczonym ryzykiem nieprawidłowości płodu po zakończeniu badań krwi, ponieważ badanie ultrasonograficzne nie jest rozpatrywane oddzielnie od danych laboratoryjnych.
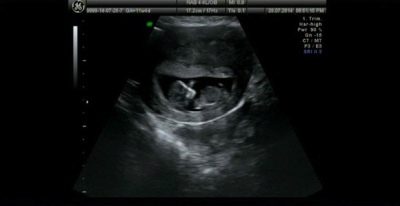
Co można zobaczyć na USG?
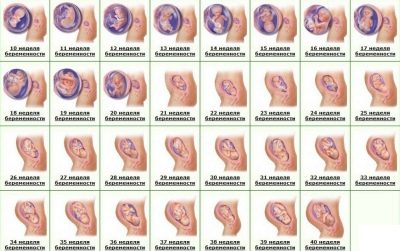
Na USG podczas pierwszego badania kobieta może zobaczyć swoje dziecko. Dla wielu jest to pierwsze spotkanie z okruchami. Dziecko, które przestało być embrionem i stało się płodem, będzie mogło zadowolić swoją matkę swoim głośnym i rytmicznym biciem serca, aby pokazać jej, jak dobrze nauczył się poruszać, chociaż jeszcze jej nie czuje. Na ultradźwiękach pod koniec pierwszego trymestru można określić liczbę owoców, ich żywotność i cechy rozwoju.
Rozmiar płodu pomaga nawigować po dokładnych datach i obliczać przewidywaną datę porodu.
Dobry ultrasonograf o wysokiej rozdzielczości w tym okresie pokazuje profil głowy i twarzy płodu, jego ramiona i nogi, palce, orbity. Lekarz będzie mógł zbadać łożysko, pępowinę, ocenić stan macicy i rurki, płyn owodniowy. Kilka tak zwanych markerów patologii genetycznych pomoże stwierdzić, czy dziecko ma prawdopodobieństwo wrodzonej choroby chromosomalnej.
Przy korzystnym przeglądzie i dobrej maszynie lekarz może teoretycznie dowiedzieć się, jaka jest płeć dziecka, ale nie ma gwarancji, że różnice płci między chłopcami i dziewczętami w tym okresie ciąży nie są tak wyraźnie zaznaczone.
Określanie płci nie znajduje się na liście pytań interesujących lekarzy podczas badań przesiewowychdlatego kobieta będzie musiała zapłacić za tę usługę według stawek za świadczenie płatnych usług organizacji medycznej, w której jest zdiagnozowana. Jedynymi wyjątkami są przypadki, w których dobrostan genetyczny dziecka zależy od płci. Na przykład hemofilia występuje tylko u chłopców.
Jeśli kobieta jest nosicielką tej choroby, prawdopodobieństwo przeniesienia jej na syna jest wysokie, a zatem identyfikacja seksualna ma wartość diagnostyczną.
Interpretacja wyników USG
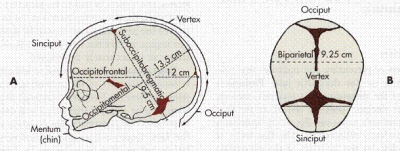
Wszystko, co lekarz-diagnosta widzi na monitorze skanera USG, jest zarejestrowane w protokole badania przesiewowego. Wskazuje podstawowe informacje o dziecku. Główne wymiary, które umożliwiają ocenę dobrego samopoczucia dziecka, a także dokładna data poczęcia, to rozmiar ciemieniowy kości ogonowej (cięcie wzrokowe od kości ogonowej do korony o największym wydłużeniu), rozmiar dwubiegunowy (odległość między kościami skroniowymi, poprzeczny rozmiar głowy), obwód głowy dziecka. Oceniony częstość akcji serca, a także aktywność motoryczna płodu.
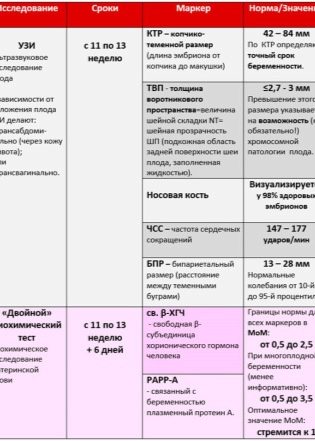
Najbardziej specjalnymi markerami, które mogą stać się pośrednimi oznakami poważnych wad rozwojowych zmysłu genetycznego, są TVP - grubość przestrzeni kołnierzowej i długość kości nosa. Szczególną uwagę zwraca się na te dwa parametry. Stawki i dopuszczalne błędy dla pierwszego badania są następujące.
Copical parietal size (KTP) - uśrednione wartości:
Wartość liczbowa KTR, mm | Odpowiada wiekowi ciążowemu (tydzień + dzień) |
33 | 10+1 |
34-35 | 10+2 |
36 | 10+3 |
37 | 10+4 |
38 | 10+5 |
39 | 10+6 |
40-41 | Dokładnie 11 tygodni |
42 | 11+1 |
43-44 | 11+2 |
45-46 | 11+3 |
47 | 11+4 |
48 | 11+5 |
49-51 | 11+6 |
52 | Dokładnie 12 tygodni |
53-54 | 12+1 |
55-57 | 12+2 |
58-59 | 12+3 |
60-61 | 12+4 |
62-63 | 12+5 |
64-65 | 12+6 |
66-67 | Dokładnie 13 tygodni |
68-69 | 13+1 |
70-71 | 13+2 |
72-73 | 13+3 |
74-75 | 13+4 |
75-78 | 13+5 |
79-81 | 13+6 |
Zmniejszenie CTE może wskazywać, że termin kobiety został dostarczony z błędem, może to być w szczególności z powodu późnej owulacji. Jeśli wskaźniki tej wielkości nieznacznie pozostają w tyle za normą, nie ma w tym nic niepokojącego, tylko lekarze będą uważniej obserwować rozwój dziecka.Jednakże, jeśli rozbieżność z normami pojawia się przez ponad 10 dni od faktycznego okresu i wykazywana przez pomiary ultradźwiękami, może to być kwestią zahamowanego wzrostu płodu, jak również możliwych problemów genetycznych, w których tworzenie dziecka jest powolne, nieprawidłowe.
Rozmiar dwubiegunowy (BPR) - normy i opcje:
Czas trwania ciąży (tygodnie położnicze) | BPR - średnia stopa, mm | BPR - dopuszczalne wibracje, mm |
10-11 tygodni | Nieokreślony | Nieokreślony |
11-12 tygodni | 17 | 13-21 |
12-13 tygodni | 21 | 18-24 |
13-14 tygodni | 24 | 20-28 |
Dwubiegunowy rozmiar na pierwszym badaniu przesiewowym nie jest ustalany przez wszystkich lekarzy, a nie we wszystkich przypadkach. Jedenastego tygodnia ten rozmiar jest dość trudny do wycofania. Silne opóźnienie tej wielkości od normy wieku ciążowego często wskazuje na spowolnienie rozwoju dziecka z powodu niekorzystnych czynników, które wpływają na dziecko i matkę - złe nawyki, przewlekłe choroby kobiety, niewydolność łożyska, złe odżywianie matki, a także leki, trucizny i toksyny - Wszystko to może prowadzić do opóźnienia wzrostu wewnątrzmacicznego.
Nadmiar segmentu poprzecznego między kościami skroniowymi czasami mówi o złym czasie ciąży. Taka sytuacja występuje u kobiet, które cierpią na nieregularne cykle, nie pamiętają daty ostatniej miesiączki, a także kobiet z wczesną owulacją.
Obwód głowy - normalny:
Termin położniczy | Obwód głowy jest normalny, mm | Spaliny - dopuszczalne drgania normalne, mm |
10 tygodni | Pomiary nie są przeprowadzane, dane niedostępne. | Pomiary nie są przeprowadzane, dane niedostępne. |
11 tygodni | 63 | 53-73 |
12 tygodni | 71 | 58-84 |
13 tygodni | 84 | 73-96 |
Tętno - średnia:
Położniczy (pełne tygodnie) | Średnia stawka HR | HR - możliwy zakres normalności |
10 tygodni | 170 | 161-179 |
11 tygodni | 165 | 153 -177 |
12 tygodni | 162 | 150-174 |
13 tygodni | 159 | 147-171 |
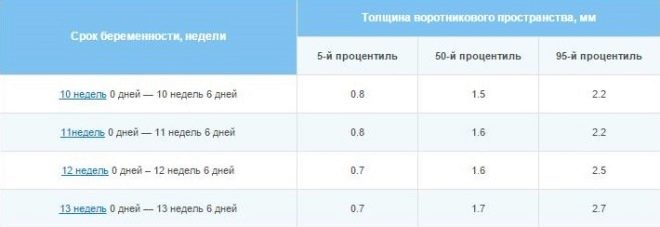
Markery nieprawidłowości chromosomalnych - TVP i kości nosowe:
Termin w tygodniach + dniach | TVP-normal, mm | TVP - opcje standardowe, mm | Długość kości nosa - normy, mm | Długość kości nosa - opcje, mm |
10+0 -10+6 | 1,5 | 0,8 -2,2 | 1,1 | 1,6-2,7 |
11+0 – 11+6 | 1,6 | 0,8-2,4 | 2,3 | 1,8-2,9 |
12+0 – 12+6 | 1,6 | 0,8 -2,5 | 2,4 | 1,8-3,1 |
13+0 – 13+6 | 1,7 | 0,8 -2,7 | 2,7 | 1,9-3,4 |
14+0 | 1,8 | 0,8 -2,8 | 3,5 | 2,7-4,2 |
Grubość przestrzeni kołnierzowej to rozmiar fałdy szyi od skóry do tkanki mięśniowej i kostnej. Wiele anomalii chromosomowych charakteryzuje się obrzękiem i najłatwiej jest zbadać w strefie tylnej powierzchni szyi. Wskaźnik uznaje się za istotny tylko podczas pierwszego badania.
Gdy tylko kobieta uda się do piętnastego tygodnia położniczego (14 pełnych), nie ma już sensu w zakładaniu kołnierza szyi.
Dla przyszłych matek, które bardzo martwią się o TVP, ciekawe fakty można przytoczyć jako spokojne - nie każdy nadmiar wielkości TVP sugeruje, że dziecko jest chore. Zatem tylko 7% dzieci, których TSP w tym czasie było powyżej normy (w granicach 3,5-3,8 mm), zostało następnie zdiagnozowanych z zespołem Downa. Ale gdy przekroczono normę o 8 mm, jeśli TBP było 9-10 mm, ponad połowa dzieci w trakcie dodatkowego badania była chora na jeden lub inny zespół chromosomalny.
Kości nosa na samym początku badania (10-11 tygodni) mogą w ogóle nie być mierzone, są zbyt małe, więc lekarz może po prostu wskazać że określone kości są określone. Ale od 12 tygodni rozmiar zależy od dokładniejszego sformułowania.
Ze względu na fakt, że wiele chorób i zespołów genetycznych charakteryzuje się spłaszczeniem twarzy, deformacją kości twarzy i czaszki, długość nasion nosowych ma ważną wartość diagnostyczną.
Przyszła mama nie powinna się martwić i być zdenerwowana, jeśli kości nosowe są trochę mniej niż normalne, być może u samej matki przyszły ojciec dziecka ma również małe zadbane nosy. Znaczne odchylenie, jak również całkowity brak kości nosowych (aplazja) - ponownie nie jest powodem do paniki. Wyroki te wymagają dodatkowego badania, możliwe jest, że podczas następnego badania USG, w innym ośrodku, na innym, bardziej nowoczesnym aparacie, lekarz będzie mógł zobaczyć kości nosa, a ich rozmiary będą w pełni odpowiadać normie.
Nawet jeśli wyniki ultradźwięków nie inspirują przyszłej matki optymizmu, nie powinny być rozpatrywane oddzielnie od badania krwi, ponieważ jego skład jest również bardzo pouczający.
Dekodowanie analizy biochemicznej
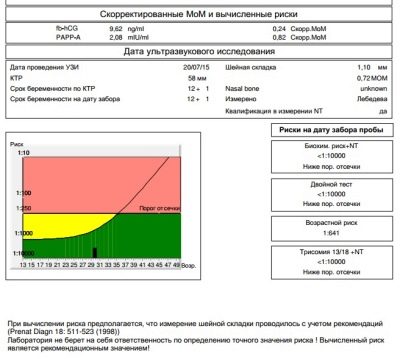
Kobieta nie musi wchodzić w stos liczb wskazywanych przez techników laboratoryjnych, aby wskazać ilość substancji we krwi. Wszystko jest o wiele prostsze - są ogólnie przyjęte standardy, które są obliczane z mediany, więc asystent laboratoryjny zawsze wskazuje wynik w MoM, przeciwnie do liczb. Wyrównuje to wyniki różnych laboratoriów, które ustalają różne standardy numeryczne dla zawartości czegoś w zależności od rodzaju sprzętu i odczynników stosowanych w analizie.
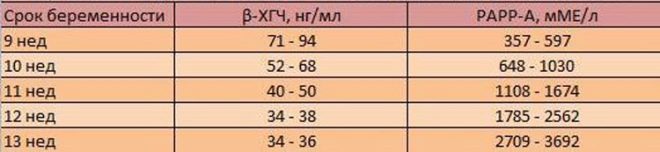
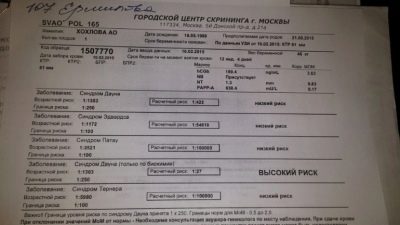
Tak więc we krwi kobiety ciężarnej podczas pierwszego badania przesiewowego bada się stężenie dwóch substancji charakterystycznych dla okresu ciąży. Jest to hormon wytwarzany dzięki obecności w macicy kosmówki - hCG, a także białka osoczowego PAPP-A, które również charakteryzuje „interesującą pozycję” kobiety.
Wady genetyczne charakteryzują się różnymi obrazami laboratoryjnymi - w niektórych patologiach tło hormonalne zmniejsza się, w innych - stężenie białka osocza zmniejsza się lub wzrasta. To właśnie te wahania ilości hormonu ciążowego hCG i białka PAPP-A działają jak markery.
Podobnie jak w przypadku diagnostyki ultradźwiękowej, ustalane są tylko wymagania wstępne, diagnoza nie jest ustawiona.
Obecność hormonu hCG i białka PAPP-A w osoczu jest uważana za normalną w kobiecej krwi. w wysokości 0,5–2,0 mM. Jeśli hCG jest wyższe niż normalnie, uważa się, że ryzyko rozwoju patologii genetycznej, w szczególności zespołu Downa, wzrasta. Zmniejszenie poziomu hormonu może wskazywać, że dziecko może rozwinąć zespół Edwardsa.
Jednocześnie zwiększony poziom hormonu może być u kobiety w ciąży, która nosi całkowicie normalne dziecko, a raczej u bliźniąt lub trojaczków - liczba dzieci zwiększa poziom hCG proporcjonalnie.
Jeśli zawartość PAPP-A jest poniżej normy, jest również uważana za alarmujący znak wysokiego ryzyka urodzenia chorego dziecka, a także może „sygnalizować” niedożywienie, niedobory witamin, niedotlenienie i inne problemy. Jednak wzrost białka PAPP-A nie oznacza nic patologicznego, w każdym razie wysokie stężenie białka nie jest właściwe dla nieprawidłowości chromosomalnych.
Może wystąpić u kobiet z nadwagą, u kobiet w ciąży, które palą, po wcześniejszej chorobie, a także u kobiet, które mają warunki do noszenia dużego płodu.
Dane biochemiczne są interpretowane kompleksowo - Ważne jest, aby ocenić równowagę między hCG im rarp-a. Jeden parametr jest zwiększany lub zmniejszany - jest to jeden stopień ryzyka, jeśli normy zostaną naruszone w dwóch na raz - ryzyko wzrasta. Znaleziono markery patologii na USG - ryzyko jest jeszcze większe.
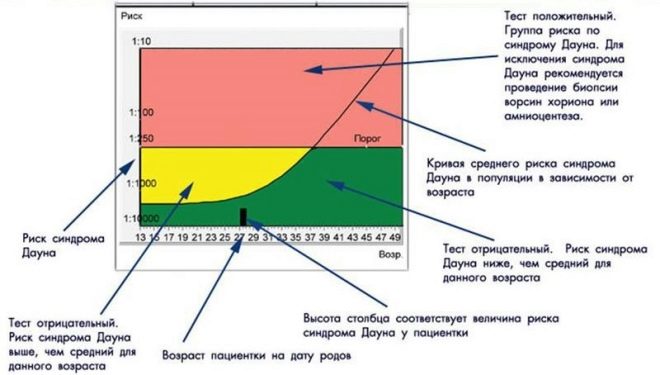
Jak określa się ryzyko
Chciałbym natychmiast ostrzec przyszłe matki - aby próbowały samodzielnie interpretować analizy i wyniki ultradźwięków - beznadziejne i nerwowe ćwiczenie. I nie chodzi o to, że kobiecie bez specjalnego wykształcenia trudno jest porównywać fakty z badania, ale że to nie osoba jest zaangażowana w obliczanie ryzyka, ale komputer ze specjalnym programem badań przesiewowych.
Zawiera wszystkie uzyskane dane - o osobowości i chorobie kobiety, jej wadze i wieku, innych ważnych faktach, danych ultrasonograficznych i złożonych laboratoryjnych badaniach biochemicznych. Na podstawie ogólnego obrazu powstaje „Profil”.
Komputer „porównuje” i porównuje ten „portret” z masą innych profili, w tym profili kobiet zagrożonych, i wyprowadza ułamek matematyczny - jest to prawdopodobieństwo rozwoju określonej wady u danej kobiety.
Obliczanie ryzyka odbywa się na specjalnym formularzu, sprawdzanym przez specjalistę, na wszelki wypadek genetyka, i przenoszone do kliniki prenatalnej, która wysłała do centrum genetycznego analizy i dane wyjściowe kobiety w ciąży.
Zagrożenia są indywidualne, dla dwóch kobiet w tym samym wieku w formularzach będą wskazane różne liczby. Jeśli wskazano, że ryzyko zespołu Downa u płodu wynosi 1: 950, oznacza to, że prawdopodobieństwo patologii jest niskie. Próg jest uważany za prawdopodobieństwo 1: 350. Część 1: 100 oznacza bardzo wysokie ryzyko wad wrodzonych.
Jeśli ryzyko jest niskie
Jeśli wyniki zostaną uznane za niskie ryzyko, nie ma się czym martwić. Lekarz mówi, że ciąża rozwija się normalnie, dziecko w pełni spełnia swój okres ciąży. W tym przypadku kobieta to zrobi drugi przeglądktóry trwa od 16 do 21 tygodni ciąży.
W przerwie między badaniami nie występują żadne specjalne środki diagnostyczne, z wyjątkiem tego, że kobiecie można wyznaczyć kierunek, aby przejść ogólny test moczu przed kolejną wizytą u ginekologa położnika.
Jeśli ryzyko jest wysokie
Wysokie ryzyko patologii chromosomalnej nie jest jeszcze diagnozą, więc kobieta jest kierowana do konsultacji do genetyki. Ten specjalista ponownie sprawdza dane przesiewowe, rozmawia z przyszłą matką, identyfikuje dodatkowe ryzyko i podaje kierunek inwazyjnej procedury diagnostycznej.
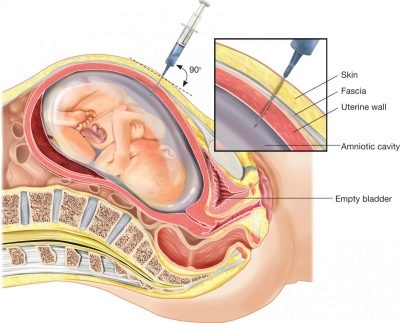
W tym czasie wykonuje się biopsję kosmówki. Poprzez nakłucie długą igłą pod stałą obserwacją, ultradźwięki są pobierane w celu analizy cząstek kosmków kosmówkowych. W laboratorium, następnie z dużą dokładnością - 99,9% określa się, czy dziecko ma ten lub ten zespół genetyczny, wady cewy nerwowej. Również nieco później można wykonać amniopunkcja - płyn owodniowy jest pobierany do analizy.
Wszystkie procedury inwazyjne stanowią pewne zagrożenie dla płodu, a nawet współczesna medycyna, warunki sterylności i doświadczony lekarz nie mogą zagwarantować, że po pobraniu materiału do badań nie będzie zrzutu wody, zakażenia błon płodowych, śmierci płodu, poronienia.
Aby kontynuować taką procedurę, kobieta decyduje.
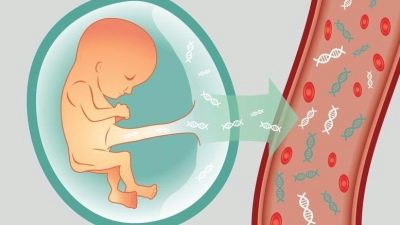
Istnieje również nieinwazyjna diagnoza wysokiej dokładności - Test DNA. Istotą tego jest to, że kobieta wykonuje badanie krwi, w którym czerwone krwinki dziecka są określane od około 8 tygodnia ciąży. Komórki tych dzieci są izolowane od całkowitej masy, a ich DNA jest badane, wszystkie informacje o dziecku są w nim szyfrowane - dostępne patologie, płeć. Minusem jest to, że ta technika nie jest dostępna dla wszystkich kobiet, ponieważ jej koszt szacuje się na dziesiątki tysięcy rubli. To nowe badanie nie jest zawarte w zestawie usług medycyny ubezpieczeniowej.
Jeśli nieinwazyjny test DNA potwierdzi patologię, kobieta w ciąży nadal będzie musiała przejść test inwazyjny z nakłuciem, ponieważ może zostać skierowana do przerwania ciąży po potwierdzeniu rozczarowującej diagnozy za pomocą biopsji kosmówki lub amniopunkcji.
Dokładność badań
Dokładność 99 lub 100% badań prenatalnych nie może się pochwalić, podobnie jak większość nieinwazyjnych metod diagnostycznych. Dokładność badania USG wynosi 75–85%, badanie krwi jest dokładniejsze, ale mniej pouczające. Błędy w interpretacji wyników nie są wykluczone. - nie wszyscy eksperci są w stanie elastycznie i starannie analizować dane otrzymane z programu komputerowego.
Tylko traumatyczne i niebezpieczne metody inwazyjne mogą pochwalić się wysoką dokładnością, ale powinny być stosowane tylko w najbardziej ekstremalnych przypadkach.
Przyszłe matki nie powinny oczekiwać od badań przesiewowych jakichkolwiek dokładnych i jednoznacznych odpowiedzi na pytania, które ma każda kobieta w ciąży. Wyniki nie są diagnozą ani ostatecznym wnioskiem. Tak się składa, że pokaz nie wykazuje odchyleń i rodzi się chore dziecko. A kobieta, która zarabiała na siwych glebach dużo siwych włosów, podczas gdy cała ciąża przechodziła do różnych genetyków i ultradźwięków, rodzi się całkiem normalne dziecko.
Jeśli pierwsze badanie jest dobre, drugie może być złe. Zdarza się i odwrotnie. Nie oznacza to, że w pierwszym trymestrze ciąży było normalne dziecko, aw połowie ciąży coś mu się stało.Prowadząc badania diagnostyczne przesiewowe, jak nigdzie indziej, czynnik ludzki jest świetny - duża część wyników zależy od poziomu wyszkolenia i odpowiedzialnego podejścia specjalisty do ich pracy, a także od dokładności brzmienia techników laboratoryjnych. Fakty banalnych błędów nie są wykluczone.
W każdym razie przyszła mama powinna trzymać się w rękach, nie martwić się o małe rozbieżności między danymi statystycznymi a jej wynikami i całkowicie ufać lekarzowi prowadzącemu.
W ogromnej większości przypadków obawy o badania przesiewowe są daremne, a nadmierne łzy i zły nastrój mogą zaszkodzić dziecku.
Więcej informacji na temat tego problemu można znaleźć, oglądając poniższy film.