Co to jest ICSI - wewnątrzcytoplazmatyczne wstrzyknięcie nasienia, jak wygląda procedura?
Kiedy para nie może zajść w ciążę przez długi czas, a lekarstwo nie może im pomóc w stosowaniu leków i innych środków, zaleca się zapłodnienie in vitro. W przypadku IVF jajo zapładnia się poza kobiecym ciałem w probówce. Jeśli połączenie komórek płciowych mężczyzny i kobiety nie nastąpi w misce laboratoryjnej, jest zbyt wcześnie, by rozpaczać, ponieważ jedna z metod sztucznego zapłodnienia, ICSI, może pomóc. O tym, że taka i taka procedura zostanie przeprowadzona, powiemy w tym artykule.
Definicja
Skrót „ICSI” wywodzi się z angielskiego „ICSI” - wewnątrzcytoplazmatycznego wstrzyknięcia plemników, co dosłownie oznacza „wewnątrzcytoplazmatyczne wstrzyknięcie plemników”. ICSI to nowoczesna metoda leczenia różnych form niepłodności, która pozwoliła tysiącom par ze złożonymi formami zaburzeń rozrodczych uzyskać radość z macierzyństwa i ojcostwa.
Tej metody nie należy mylić z IVF ogólnie ani ze sztuczną inseminacją. Kiedy wewnątrzmaciczne zapłodnienie zapłodnienia następuje wewnątrz kobiecego ciała, gdzie zapewnia je natura - w bańkowej części jednej z jajowodów. Plemnik jest po prostu wstrzykiwany przez cienki cewnik do jamy macicy, co pozwala większej liczbie męskich komórek rozrodczych przetrwać i skutecznie dotrzeć do komórki jajowej. W IVF jajo jest zapładniane przez plemniki w laboratoryjnej szalce Petriego. Jednocześnie komórki plemnikowe „burzą” błonę komórek jajowych w taki sam sposób, jak w naturalnych warunkach z naturalnym zapłodnieniem.
ICSI jest wymagane, gdy plemniki nie są w stanie zapłodnić komórki jajowej, nawet w laboratorium embriologicznym, ze wszystkimi jego składami odżywczymi, poprzez wstępne oczyszczanie ejakulatu z zanieczyszczeń i płynu nasiennego. Następnie lekarze dokonują prawdziwego cudu, który wymaga od nich dużego doświadczenia i pewnej „biżuterii” - wstrzykuje najzdrowszą komórkę nasienia cienką igłą bezpośrednio pod skorupkę jaja, do płynu cytoplazmatycznego. W odpowiednim miejscu nasienie ma większą szansę na zapłodnienie.
Przy naturalnym poczęciu, inseminacji lub IVF na szalce Petriego, plemniki muszą pokonać kilka przeszkód - promieniującą koronę, błyszczącą skorupkę jaja i tylko najsilniejszy może przeniknąć pod powłokę. ICSI pozwala „skrócić” ścieżkę.
Rosyjscy lekarze najczęściej nazywają metodę ICSI szokową samogłoską, a tylko lekarze z Petersburga wypowiadają pierwsze „I”, wymawiając nazwę procedury.
Metoda ta została po raz pierwszy zastosowana przez lekarzy belgijskich w 1992 roku. Następnie w Brukselskim Centrum Reprodukcji pomogli parze w poczęciu dziecka, które bezskutecznie leczono z powodu niepłodności, a nawet zrobiło kilka IVF przez 20 lat.
W Rosji metoda ta zakorzeniła się nieco później, główny wkład w jej rozwój mieli naukowcy z NIIAP - Instytutu Położnictwa i Pediatrii. Pierwsze próby „ręcznego” dostarczenia plemników do jaja zostały podjęte wcześniej, w czasach sowieckich, kiedy pierwsze dwa udane IVF zostały wykonane w Moskwie i Leningradzie w 1986 roku.Jednak w tamtym czasie medycyna nie posiadała precyzyjnego sprzętu, który pozwoliłby osiągnąć dokładność na poziomie komórkowym.
Dziś są takie możliwości, procedura ICSI jest uważana za high-tech. Jest on przechowywany z powodów medycznych, które są przewidziane w Rozporządzeniu Ministerstwa Zdrowia, określającym procedurę udzielania wspomaganej opieki rozrodczej Rosjanom.
Możesz dokonać ICSI zarówno na własny koszt, jak i bezpłatnie - zgodnie z kwotą regionalną lub federalną.
Procedura jest wykonywana ze spermą męża, a także ze spermą dawcy, jeśli istnieją ścisłe wskazania medyczne, lub jeśli wola kobiety, jeśli mieszka sama, nie ma stałego partnera seksualnego. Najczęściej ICSI jest zalecany do zapłodnienia in vitro z nasieniem męża, ponieważ nasienie dawcy wyróżnia się doskonałym „zdrowiem”, potwierdzonym i potwierdzonym badaniami laboratoryjnymi. W niektórych przypadkach ICSI można również wykonać przy użyciu biomateriału dawcy, ale jest to istotne, jeśli kobieta jest samotna, a jej oocyty ze względu na wiek lub inne przyczyny mają zbyt gęste muszle, których nie można przebić nawet zdrowymi plemnikami.
Wskazania
Według statystyk udział IVF z ICSI stanowi około 65% wszystkich protokołów zapłodnienia in vitro. Oznacza to, że wewnątrzcytoplazmatyczne wstrzyknięcie plemników jest bardzo pożądane. Potrzeba zastosowania zaawansowanej technologii nie zawsze się pojawia. Wskazany jest w przypadku słabego spermogramu, którego nie można było wyeliminować za pomocą leczenia zachowawczego lub chirurgicznego. Oto kilka stanów patologicznych, w których IVF + ICSI są pokazane dla pary:
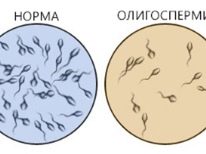
- Całkowita liczba plemników w ejakulacie jest zredukowana do punktu krytycznego (oligozoospermia) lub są one nieobecne z powodu wytrysku wstecznego lub ejakulacja w ogóle nie występuje.
- Ruchliwość męskich komórek płciowych jest wyraźnie osłabiona (astenozoospermia) - w ejakulacie przeważają nieruchome i osiadłe plemniki, a także plemniki o nieregularnej trajektorii ruchu, osłabionej koordynacji.
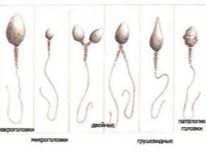
- Teratozoospermia jest stanem, w którym w ejakulacie dominują morfologicznie zmienione mutanty komórek płciowych (dwie głowy dla jednego plemnika, dwa ogony lub bez ogona, różne modyfikacje męskiej struktury płciowej).
- Obecność przeciwciał przeciwspermowych w nasieniu.
- Niepłodność idiopatyczna, której przyczyn po dokładnym badaniu lekarskim nie udało się zidentyfikować.
- Niska jakość oocytów, spowodowana naturalnym starzeniem się oocytów (u kobiet powyżej 40 roku życia) lub z innych powodów (hormonalnych, wrodzonych, skutków zewnętrznych negatywnych skutków itp.). Przy pewnych zmianach błony oocytu stają się nieprzepuszczalne dla plemników.
- Nieudane protokoły IVF przez 2 lub więcej cykli, jeśli jakość komórek płciowych mężczyzny i kobiety jako całości spełnia standardy.
Należy zauważyć, że ICSI umożliwia stawanie się rodzicami nawet w najtrudniejszych sytuacjach, gdy żadne inne metody i metody nie pomogą. Nawet jeśli nie dojdzie do wytrysku lub nie ma pojedynczej żywej komórki nasienia w nasieniu, lekarze zawsze mają praktyczną możliwość wykonania chirurgicznego zbioru komórek zarodkowych, na przykład w celu wykonania biopsji jąder.
Wystarczy uzyskać tylko kilka normalnych komórek (podczas gdy ejakulaty są dziesiątki milionów!) Aby ICSI odniosło sukces.
Jak to się robi?
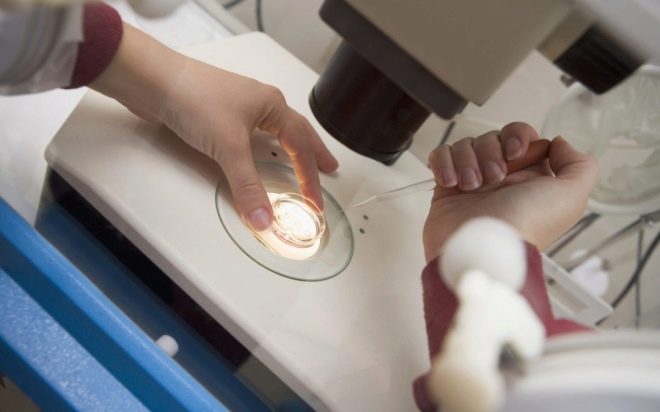
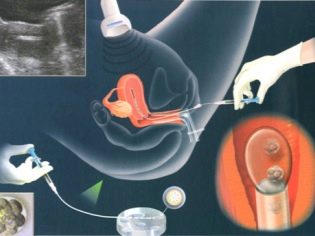
IKSI to zaskakująco delikatna praca. Osadzenie małej komórki nasienia w cytoplazmatycznej przestrzeni oocytu przy użyciu zwykłej igły do wstrzykiwań jest całkowicie niemożliwe, komórki zostaną uszkodzone i nie można uzyskać zarodka. W przypadku ICSI należy stosować mikromanipulatory hydrauliczne lub elektryczne. Są bardzo dokładne. Cały proces odbywa się pod potężnymi mikroskopami.
Aby „pracować” z tak drobnym materiałem jak komórki ludzkie, potrzebne są specjalne narzędzia - mikroigły i mikro-ssaki. Narzędzia te są przymocowane do manipulatorów. A potem praca lekarza embriologa przypomina fantastyczny film - wykonuje ruchy własnymi rękami, a manipulator powtarza swoje ruchy przez joysticki, ale tylko w skali mikroskopowej.
Do zapłodnienia ważne jest, aby zestaw DNA plemników nie był zmieniany. Dlatego w innych częściach plemników nie ma potrzeby. W pierwszym etapie embriolog wybiera najbardziej zdrową i morfologicznie prawidłową komórkę plemnikową i umieszcza ją na powierzchni roboczej pod mikroskopem. Następnie igła z igłą mikro przerywa ogon plemnika. Komórka staje się nieruchoma - łatwiej jest z nią dalej pracować.
W ogonie z ICSI nie ma potrzeby, ponieważ klatka nie musi pływać, celować, ruszać się. Najcenniejszy - DNA, znajduje się w głowie nasienia.
Plemniki pozostawione bez ogona chowają się do igły mikropipety. Mikro cena jest zatrzymywana jajko. Przyssawka znajduje się po lewej stronie, mikroigła z nasieniem wewnątrz jest wstrzykiwana naprzeciwko - po prawej stronie. Po nakłuciu otoczki oocytu zawartość mikroigły pipety wprowadza się do płynu cytoplazmatycznego jaja.
Na pytanie, czy jajko może cierpieć z powodu przebicia, można odpowiedzieć twierdząco. Jednak prawdopodobieństwo uszkodzenia oocytu, zgodnie z dostępnymi statystykami medycznymi, nie przekracza 1%. W innych przypadkach dość elastyczna natura skorupy jaja jest szybko zaciśnięta w miejscu nakłucia, a wewnątrz zaczyna się najważniejszy proces fuzji materiału genetycznego przyszłej matki i przyszłego ojca.
Komórka jajowa jest czyszczona, umieszczana w specjalnym roztworze odżywczym, gdzie będzie w ciągu następnych kilku dni. Embriolodzy będą uprawiać zarodek, jeśli zapłodnienie nastąpi przed momentem, kiedy zdecyduje się przenieść go do jamy macicy kobiety.
Kroki procedury krok po kroku
ICSI nie istnieje jako oddzielny program, jest częścią protokołu IVF. Dlatego główne etapy IVF + ICSI są prawie takie same jak w przypadku konwencjonalnego IVF, w protokole, którego nie ma potrzeby wewnątrzcytoplazmatycznego wstrzyknięcia plemników. Jeśli polecasz IVF z ICSI, procedura będzie przebiegać w kilku etapach.
Przygotowanie
Na etapie przygotowawczym zarówno partnerzy, jak i kobieta (jeśli planuje się zapłodnienie za pomocą nasienia dawcy), należy przeprowadzić szczegółowe badanie lekarskie i przedłożyć dużą listę badań. Standardowa lista dla kobiet obejmuje ogólne badania moczu i krwi, badania krwi na obecność HIV, kiły, zakaźne wirusowe zapalenie wątroby typu B i C, na infekcje TORCH, na hormony, na przeciwciała antyspermowe.
Należy poddać się badaniu ginekologicznemu, w którym nakaz rosyjskiego Ministerstwa Zdrowia obejmował USG narządów miednicy i gruczołów sutkowych (dla kobiet powyżej 39 lat - mammografia), kolposkopię, histeroskopię, oznaczenie drożności jajowodów oraz badania wymazu z pochwy dla bakterii, mikroflory i zakażeń.
Główną analizą dla mężczyzn jest spermogram. Powinno się to odbywać co najmniej dwa razy na trzy miesiące przed zapłodnieniem in vitro. Przy złym spermogramie pokazano leczenie mające na celu poprawę jakości komórek zarodkowych, dla których stosuje się preparaty witaminowe i mineralne, a także suplementy diety poprawiające proces spermatogenezy.
Oprócz spermogramu, na którym lekarz reprodukcyjny będzie polegał na sporządzeniu indywidualnego protokołu IVF, mężczyzna powinien przejść prześwietlenie klatki piersiowej klatki piersiowej, wykonać badania krwi, zarówno ogólne, jak i HIV, syfilis i choroby przenoszone drogą płciową, a także wymazać cewka moczowa
Zbieranie wszystkich niezbędnych testów trwa zwykle 2-3 miesiące.Tym razem para powinna być rozsądnie wykorzystana - rzucić palenie i przestać brać napoje alkoholowe, zacząć jeść prawidłowo, wzbogacając dietę w mięso, ryby, twaróg i inne produkty mleczne i mleczne, warzywa i owoce. Para powinna uprawiać sport, ale unikać nadmiernego wysiłku fizycznego.
Nie powinieneś odwiedzać łaźni, sauny. Szczególnie zakaz ten dotyczy mężczyzn, którzy w przededniu oddawania nasienia do zapłodnienia in vitro przez trzy miesiące nie mogą być narażeni na działanie ciepła z moszny. Przegrzanie znajdujących się w nim gonad może znacznie pogorszyć wskaźniki wytrysku w kluczowym momencie.
Wprowadzanie protokołu i stymulacja
Dzięki analizom i wnioskom terapeuty, że kobieta została przyjęta do protokołu IVF, należy skontaktować się ze specjalistą od reprodukcji na 14-15 dni przed następną miesiączką. Podczas pierwszej wizyty w klinice para podpisze niezbędne dokumenty i zostanie poinformowana o rodzaju protokołu wybranego przez lekarza. Jeśli wybierze się długi protokół, przed rozpoczęciem miesiączki kobieta może przepisać leki hormonalne, które hamują czynność jajników, powodując stan przypominający menopauzę. Po 2-3 tygodniach kobieta przepisuje inne hormony, które stymulują szybkie dojrzewanie pęcherzyków jajników.
Dzięki krótkiemu protokołowi robią to bez tłumienia pracy gruczołów płciowych kobiet. Ale etap przyjmowania hormonów po menstruacji (5-6 dnia cyklu) jest koniecznie obecny.
Podczas całego etapu kobieta często idzie na USG i oddaje krew za hormony. Pozwala to lekarzowi ocenić szybkość wzrostu pęcherzyków i zapobiec nieodpowiedniej reakcji jajników na stymulację hormonalną - może być niewystarczająca lub nadmierna. Przy niewystarczającej ilości nie można uzyskać odpowiedniej liczby dojrzałych jaj dla ICSI, a z nadmiarem można rozwinąć zespół nadmiernej stymulacji, który sam w sobie jest bardzo niebezpieczny dla zdrowia kobiet.
Gdy pęcherzyki (co najmniej trzy) osiągną rozmiary od 16 do 20 mm, HCG podaje się kobiecie. Hormon ten umożliwia dojrzewanie jaj wewnątrz pęcherzyków w ciągu 36–37 godzin w trybie przyspieszonym, po którym możliwe jest wykonanie nakłucia jajników.
Pobieranie jaj i plemników
Plemniki do procedury ICSI uzyskuje się w tradycyjny sposób - przez masturbację. Jeśli dopuszczalne jest, aby mężczyzna zabrał materiał do domu i zabrał go do laboratorium nie później niż 40 minut przed wykonaniem analizy, należy natychmiast pobrać nasienie do zapłodnienia in vitro w klinice w dniu planowanego zapłodnienia.
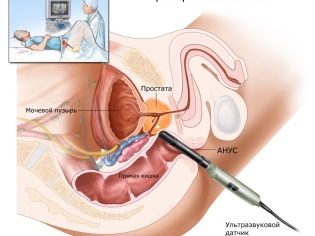
Tego dnia para przychodzi razem do kliniki - mężczyzna idzie do oddzielnego pomieszczenia, aby zebrać ejakulat, który jest natychmiast dostarczany do laboratorium. Jeśli masturbacja nie pomaga (mężczyzna nie ma erekcji, dolna część ciała jest sparaliżowana, nie ma ejakulacji ani wytrysku wstecznego), procedurę pobierania komórek płciowych przeprowadza się w znieczuleniu przez biopsję jąder lub plemniki z najądrza.
Jeśli zabieg jest przeprowadzany przy użyciu nasienia dawcy, jest on dostarczany z kriobanku, powoli rozmrażany wcześniej i przeprowadzane jest badanie parametrów plemników po kriokonserwacji.
W laboratorium materiał biologiczny człowieka podlega pierwszemu czyszczeniu, uwalnianiu z płynu nasiennego. Wśród pozostałych skoncentrowanych plemników, przez badanie mikroskopowe, izolowane są tylko najlepsze komórki, umieszczone w pożywce.
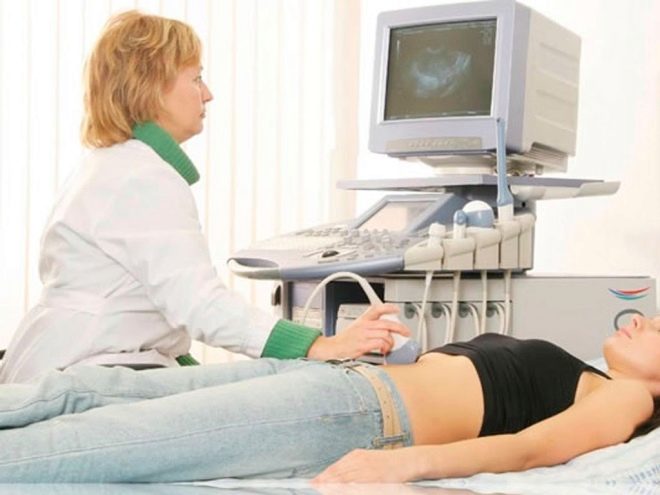
Kobieta otrzymuje nakłucie jajnika, aby otrzymać jaja. Zabieg wykonuje się w znieczuleniu ogólnym, które podaje się dożylnie. Używając długiej, cienkiej igły, metoda aspiracji pod kontrolą USG przebija pochwę, wycofuje igłę do dojrzałych mieszków włosowych i pobiera z nich płyn wraz z komórkami jajowymi.
Pacjent pozostaje w klinice przez kilka godzin, aby wyjść ze znieczulenia. Lekarze obserwują jej stan.Od dnia nakłucia przepisano jej leki progesteronowe, które pomogą przygotować endometrium do implantacji zarodków.
Powstałe jaja są wysyłane do tego samego laboratorium embriologicznego. Uwalnia się je od płynu pęcherzykowego, myje, liczy i ocenia się jakość materiału. Dopuszcza się najlepsze i najbardziej zdolne do życia jaja.
Nawożenie i przeniesienie
Po tym, jak lekarz za pomocą mikromanipulatora przeniesie wybrane plemniki do jaj, rozpoczyna się okres obserwacji. Jeśli wszystko poszło dobrze, po około 16 godzinach pierwsze zmiany są rejestrowane na poziomie mikroskopowym, a po jednym dniu embriolog może dokładnie określić, ile zarodków uzyskano.
Hodowla zarodków trwa od 2 do 6 dni - zależy to od protokołu i indywidualnych zaleceń. Następnie decyduje się przenieść embrion do macicy kobiety. Ta procedura jest szybka, nie daje pacjentowi żadnego dyskomfortu. Cienki cewnik zostanie wlany do jamy macicy za pomocą niewielkiej ilości pożywki z określoną liczbą zarodków.
Z jednej strony większa liczba zarodków zwiększa prawdopodobieństwo zajścia w ciążę, ale z drugiej strony stwarza ryzyko ciąży mnogiej, a nie każda para zgadza się na trojaczki lub bliźniaki. Bioetyka zaleca lekarzom, aby wybrali optymalną liczbę zarodków i przekonali swoich pacjentów, aby ich nie przekraczali - w Rosji są 2-3 embriony.
Resekcja (usunięcie „dodatkowych” embrionów po implantacji) stwarza problemy moralne dla wielu par, a większość światowych religii uważa to za aborcję.
Po przeniesieniu zaleca się ograniczenie aktywności motorycznej. Kobieta otrzymuje zwolnienie lekarskie i może z czystym sumieniem spędzić kilka dni w łóżku.
Czekanie trwa 14 dni po transferze, a następnie kobieta może wykonać badanie krwi na obecność hCG, aby dowiedzieć się, czy ciąża wystąpiła. Tydzień później możesz wykonać pierwsze badanie USG w celu potwierdzenia i oceny stanu macicy, jajników i zarodków.
Skuteczność
Skuteczność zapłodnienia in vitro przy użyciu ICSI w protokole zwiększa prawdopodobieństwo ciąży. Jeśli konwencjonalne IVF kończy się ciążą tylko w 35-45% przypadków, wskaźnik powodzenia po iniekcji spermoplazmatycznej jest nieco wyższy - na poziomie 50-55%.
Zarodki po ICSI rozwijają się skuteczniej, ponieważ plemniki do zapłodnienia są stosowane bez przesady selektywnej. W 85% przypadków udanej ciąży kobieta nosi doskonale zdrowe dziecko. Niestety odsetek nieudanych zakończeń ciąży i powikłań podczas ciąży po ICSI nie różni się od tego samego wskaźnika po zwykłym IVF - 20% kobiet w ciąży traci swoje dzieci we wczesnych stadiach z różnych powodów - poronienia, nierozwiniętej ciąży, ciąży pozamacicznej.
Przyszli rodzice powinni to wiedzieć ICSI nie gwarantuje całkowitego braku wrodzonych nieprawidłowości u płodu, ponieważ w przeciwieństwie do naturalnego zapłodnienia, które występuje kilka godzin po owulacji, przy ICSI nie ma selekcji naturalnej.
Przy naturalnym poczęciu plemniki są „przesiewane” na każdym etapie przejścia narządów płciowych, gdy próbują przedrzeć się przez błonę jaj. Podczas ICSI nie ma takiej selekcji, a zatem prawdopodobieństwo posiadania dziecka z patologiami nadal istnieje.
Wielu lekarzy i naukowców jest przekonanych, że dziecko poczęte przez ICSI częściej dziedziczy choroby rodziców, co nie pozwala im na poczęcie dziecka. Jeśli natura nie zapewniła małżonkom rozmnażania się, chroni ludzkość od narodzin chorych osób. Sama metoda nie ma z tym nic wspólnego. To tylko próba ludzi „oszukania” natury, zmuszenia jej do zmiany decyzji.
Dlatego właśnie para przed ICSI powinna odwiedzić genetyka, aby przeprowadzić testy na zgodność i kariotypowanie.
Jeśli lekarz ma dane na temat chorób dziedzicznych, zaleci także diagnostykę przedimplantacyjną po uprawie zarodków - aby wykonać „badania przesiewowe” embrionów, które odziedziczyły dolegliwość, i wprowadzić tylko zdrowe embriony do macicy.
Plusy i minusy
Przygotowanie do IVF z ICSI jest identyczne ze zwykłym przygotowaniem do zapłodnienia in vitro, para nie będzie musiała robić nic specjalnego, a to jest pierwszy plus. Niewątpliwą zaletą tej metody może być zwiększone prawdopodobieństwo udanej ciąży. Ale wadą jest to, że prawdopodobieństwo nieco wyższe niż 50-55% ponownie nie gwarantuje małżeństwu, że mogą stać się przyszłymi rodzicami w obecnym protokole.
Zalety obejmują zaawansowane funkcje, które dają pary metod. Są to wiek kobiet (powyżej 40 i nawet 45 lat, jeśli to konieczne), możliwość zapłodnienia in vitro u HIV u mężczyzny bez ryzyka infekcji dla nienarodzonego dziecka oraz szereg innych sytuacji, z których trudno jest znaleźć rozsądne wyjście za pomocą innych metod.
Oczywistą wadą jest koszt procedury, jest bardzo wysoki. Jeśli nie możesz zajść w ciążę za pierwszym razem, pieniądze pary nie zostaną zwrócone, a następny protokół będzie musiał być ponownie opłacony przy pełnym koszcie.
Co więcej, czasami ta metoda nie może być w ogóle stosowana - przeciwwskazane są liczne choroby somatyczne i psychiczne, guzy, choroby zapalne i wady rozwojowe lub zmiany pourazowe w macicy i jajnikach. Przeciwwskazania od człowieka nie istnieją.
Cena
ICSI w protokole prowadzi do nieuchronnego i raczej namacalnego wzrostu kosztów IVF. Koszt dotyczy wybranego regionu, konkretnej placówki medycznej. Średnio koszt związany z koniecznością wstrzyknięcia plemników do płynu cytoplazmatycznego oocytu wzrasta o 50-125 tysięcy rubli.
Jeśli weźmiemy pod uwagę, że średnia cena IVF w Rosji w 2018 r. Wynosi 140-250 tysięcy rubli, łatwo jest obliczyć minimalny i maksymalny koszt tej samej procedury, ale z ICSI - 190-370 tysięcy rubli.
Nie powinieneś wierzyć w kuszące oferty promocyjne klinik, które wskazują na ceny internetowe ICSI i IMSI (wybór najlepszych plemników) w granicach 15 tysięcy rubli. Jest to oczywiście ruch reklamowy, ponieważ w tym przypadku wskazany jest niepełny koszt. Po dodaniu kosztów leków, odczynników i pożywek, kwota płatności za przebicie wzrośnie do średnich wartości rosyjskich.
Cena jest wysoka, nie ma gwarancji sukcesu - to właśnie powstrzymuje wiele par przed próbą poczęcia dziecka tą metodą. Jest dla nich dobra wiadomość - teraz ICSI jest częścią programu wsparcia państwa dla IVF. Możesz uzyskać federalną lub regionalną kwotę na tę procedurę i zwolnić ją w ramach polityki OMS. To prawda, kwota kwoty - 141 tysięcy rubli w 2018 roku. Może nie obejmować pełnego kosztu protokołu. W takim przypadku różnica będzie musiała zostać dopłacona.
Recenzje
Przeważają pozytywne opinie dotyczące ICSI wśród większości kobiet, które decydują się dzielić swoimi doświadczeniami z innymi na forach tematycznych. Wielu, nawet po kilku nieudanych próbach zapłodnienia in vitro, udało się począć dzieci od pierwszego razu po protokole z zapłodnieniem metodą ICSI.
Jednak innych przeglądów, w których kobiety opisują swoje dwie, trzy i nieudane próby ICSI, nie można ignorować. Istnieją nawet pojedyncze przeglądy patologii płodu zidentyfikowane w wyniku badań przesiewowych w czasie ciąży, które kobiety mają tendencję do „odpisywania” na podstawie metody ICSI, ponieważ jakość plemników, nawet najlepszych wyborów embriologa, pozostawia wiele do życzenia.
Kobiety, które nie chcą doświadczać silnego stresu hormonalnego, zwłaszcza po kilku nieudanych stymulowanych protokołach IVF, często zgadzają się na ICSI w cyklu naturalnym.Prawdopodobieństwo sukcesu bez użycia hormonów jest kilkakrotnie niższe, ponieważ można uzyskać tylko 1 jajko (w rzadkim przypadku dwa). I nie gwarantuje, że oba będą odpowiednie do zabiegu, zostaną zapłodnione i przeniesione do macicy.
Najczęściej kobiety, które mają szczęście i mają ciążę po przyjściu ICSI, twierdzą, że posadzono dwa zarodki - jeden został zapłodniony na szalce Petriego zwykłą metodą IVF, a drugi został zapłodniony przez ICSI w celu zwiększenia szansy na pomyślny początek długo oczekiwanej ciąży.
Jeśli lekarze zalecają ICSI, doświadczone kobiety powinny starannie wybrać klinikę i konkretnego lekarza. Pamiętaj, aby przeczytać wszystkie dostępne informacje na temat specjalisty, wraz z recenzjami jego pacjentów.
Jeśli możesz skontaktować się z nimi osobiście, pamiętaj, aby to zrobić i porozmawiać. Pomoże to lepiej przygotować się psychicznie na nadchodzącą procedurę i właściwe nastawienie do udania się do lekarza w celu uzyskania przyszłego szczęścia.
Jak idzie procedura ICSI, zobacz następny film.