Staphylococcus aureus u noworodków i niemowląt
Zakażenia u niemowląt w pierwszych miesiącach są dość trudne. Patologie bakteryjne znajdują się na szczycie listy chorób zakaźnych występujących w praktyce pediatrycznej. Rozwój ogromnej liczby niebezpiecznych chorób u noworodków jest spowodowany zakażeniem Staphylococcus aureus.
Przyczyny
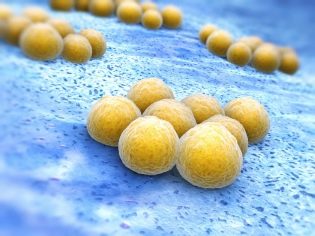
Naukowcy dowiedzieli się o tych drobnoustrojach wiele lat temu. Zostały odkryte pod koniec XIX wieku. Te mikroorganizmy otrzymały swoją nazwę nie przez przypadek. Oglądany przez mikroskop przypominają specjalne klastry, które w języku greckim oznaczają „gronkowce”. Kolor kolonii tych drobnoustrojów jest zazwyczaj żółty lub ma słaby pomarańczowy odcień.
Te mikroorganizmy są dość stabilne w środowisku. Są w stanie utrzymać swoje źródła utrzymania nawet w najbardziej ekstremalnych warunkach.
Drobnoustroje nie umierają nawet w roztworze nadtlenku wodoru. Ten produkt chemiczny może powodować różne wysypki na skórze osoby i nie stanowi zagrożenia dla gronkowców.
Wiele środków dezynfekujących, a nawet pewne grupy antybiotyków nie mogą wywierać destrukcyjnego wpływu na te mikroorganizmy.
Ta funkcja jest spowodowana specjalną strukturą komórkową. Na zewnątrz drobnoustrój jest pokryty potężną kapsułą, która chroni go przed różnymi wpływami środowiska. Należy zauważyć, że nawet niezdolność do tworzenia zarodników zapobiega gronkowcowi od śmierci w niekorzystnych warunkach środowiskowych.
Te mikroby mają cały arsenał różnych substancji toksycznych. Jednym z najbardziej niebezpiecznych są specjalne składniki bakteryjne zwane hemolizynami. Mogą mieć niszczący wpływ na wiele krwinek, w tym krwinki czerwone i białe krwinki. Ta zdolność wpływa również na rozwój objawów niepożądanych u chorego dziecka.
Toksyny bakteryjne, które wydzielają drobnoustroje podczas ich żywotnej aktywności, mają wyraźny efekt zapalny. Aktywują odpowiedź immunologiczną, zmuszając układ odpornościowy do wyrzucenia ogromnej ilości szerokiej gamy substancji biologicznie czynnych.
Dla tych mikroorganizmów nie ma ani jednego narządu wewnętrznego, do którego nie mogliby się dostać. Rozprzestrzenianie się infekcji postępuje szybko. Dociera do narządów wewnętrznych bakterii w krążeniu ogólnoustrojowym.
Częstość występowania zakażeń gronkowcowych u dzieci jest bardzo wysoka. Dominująca metoda infekcji u noworodków i niemowląt - kontakt. W tym przypadku niebezpieczne drobnoustroje dostają się na skórę dziecka przez brudne ręce.
Co roku w naszym kraju pojawiają się ogniska ropnych patologii u noworodków, które nadal przebywają w szpitalach położniczych. W tym przypadku niemowlęta zarażają się niewystarczająco dobrze rozwiniętymi narzędziami lub rękami personelu medycznego.
Występują również przypadki rodzinne choroby. Wynikają one głównie z naruszenia higieny osobistej.
Jeśli ręczniki używane codziennie do higienicznej toalety dla dziecka nie są prane i prasowane w odpowiednim czasie, często mają inną infekcję mieszanki. Staphylococcus doskonale zachowany na tkaninach.
Tylko mycie w gorącej wodzie za pomocą środków myjących, a następnie prasowanie bardzo gorącym żelazem po obu stronach ma szkodliwy wpływ na te mikroorganizmy.
Istnieje również zakażenie przenoszone drogą powietrzną. W tym przypadku drobnoustroje przedostają się na błony śluzowe górnych dróg oddechowych zdrowego dziecka od pacjenta. Zainfekowany noworodek może i od nosiciela choroby.
W grupie wysokiego ryzyka wcześniaki, a także dzieci z wrodzonymi stanami niedoboru odporności. Anomalie narządów wewnętrznych zwiększają również prawdopodobieństwo zakażenia różnymi rodzajami infekcji.
Niemowlęta często mają objawy choroby w pierwszych miesiącach po urodzeniu. Sytuacja taka występuje zwykle w przypadku zakażenia wewnątrzmacicznego. Staphylococcus aureus - małe mikroorganizmy, które są w stanie przedostać się do ciała płodu przez krwiobieg łożyska od zakażonej matki.
Patologie łożyskowe występujące podczas ciąży zwiększają kilkakrotnie ryzyko zakażenia zakażeniem gronkowcowym u bardzo młodych pacjentów.
Czynniki prowokujące u dzieci w pierwszych miesiącach życia obejmują ciężką hipotermię lub przegrzanie. Przyczyny te często przyczyniają się do zmniejszenia odporności.
Jeśli z jakiegoś powodu dziecko jest karmione butelką, ryzyko rozwoju choroby zakaźnej wzrasta kilka razy. Dzieci otrzymujące mleko matki są bardziej chronione przed zakażeniem gronkowcem. Wynika to z obecności wystarczającej ilości przeciwciał ochronnych, które otrzymują od mamy podczas karmienia piersią.
Należy zauważyć, że nie wszystkie dzieci mogą zachorować z powodu infekcji gronkowcowej, nawet jeśli dostaną się do organizmu dziecka.
Dzieci z silną odpornością i nie mające przewlekłych chorób narządów wewnętrznych mogą mieć tylko nosiciela. Zwykle postać ta występuje u co trzeciego dziecka zakażonego Staphylococcus aureus. W tym przypadku choroba rozwija się tylko przy wyraźnym spadku odporności.
Objawy
Staphylococcus aureus jest uniwersalnym drobnoustrojem w swojej zdolności przenikania do różnych narządów wewnętrznych. Jego kolonie można znaleźć niemal wszędzie.
Okres inkubacji w przypadku zakażeń gronkowcem może być inny. Niektóre patologie rozwijają się już po 3-6 godzinach od chwili, gdy drobnoustroje dostaną się do organizmu dziecka. Okres inkubacji dla innych form klinicznych może wynosić 2-5 dni.
U wcześniaków objawy niepożądane mogą pojawić się dość szybko. To wciąż nie jest wystarczająco skuteczna praca układu odpornościowego.
Czas trwania zachowania niekorzystnych objawów choroby również się zmienia i jest w dużej mierze zależny od lokalizacji procesu zapalnego. Z reguły większość infekcji gronkowcowych przechodzi w 7-14 dni.
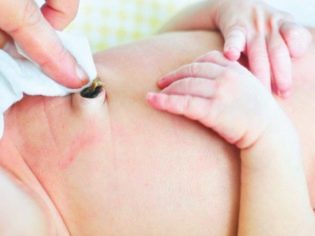
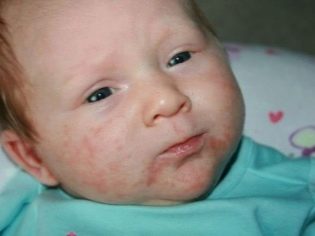
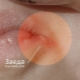
Dość częstą lokalizacją tych drobnoustrojów jest skóra. Dostając się na skórę, wywołują różne objawy. Przejawiają się one pojawieniem na skórze wielu formacji furunculosis, wyprysków, czerwonych plam, wrzodów, zmian ropno-martwiczych
Osobliwością takich wysypek skórnych jest z reguły obecność ropy wewnątrz jamy. Jego ilość może być różna i zależy od ciężkości choroby.
Ropne objawy na skórze mogą być zlokalizowane lub powszechne. Noworodki mają raczej niekorzystną tendencję do rozprzestrzeniania się ropnych wysypek. Wynika to z rozluźnienia podskórnego tłuszczu i dobrego ukrwienia skóry. W ciągu kilku dni proces lokalny zostaje uogólniony.
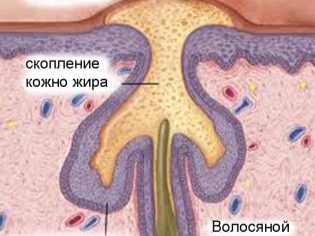
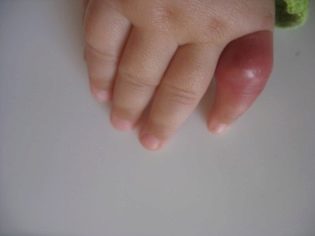
Krosty mogą pojawić się na wielu różnych obszarach skóry. Staphylococcus aureus bardzo lubią żyć w pocie i gruczołach łojowych. Powoduje to, że wraz z rozwojem zakażenia gronkowcem często pojawiają się objawy czyraków lub hydradenitis. W tym przypadku ropne formacje pojawiają się we wzroście mieszków włosowych.Wyglądają jak krosty, zaokrąglone lub wydłużone, z żółtą lub zielonkawą ropą w środku.
Dla ropnych formacji raczej niekorzystne. W przypadku późnej diagnozy i braku leczenia przyczynia się to do rozwoju wielu niebezpiecznych powikłań u chorego dziecka. W takim przypadku wymagana jest obowiązkowa konsultacja z chirurgiem pediatrycznym lub ropnym.
Ropne wysypki na skórze mogą pęknąć, podczas gdy ropa wygasa. W tym przypadku owrzodzenia zwykle pozostają w miejscu dawnych krost, które goją się z czasem, tworząc małe blizny.
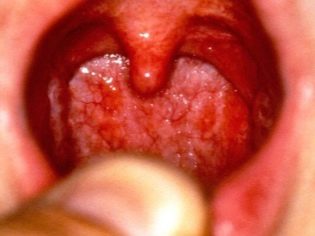
Staphylococcus aureus jest dość częstym nieproszonym „gościem” na błonach śluzowych górnych dróg oddechowych. Dostaje się tam głównie przez unoszące się w powietrzu krople. Często zdarza się to podczas normalnej rozmowy z pacjentem lub nosicielem infekcji.
Jeśli rodzice mają Staphylococcus aureus w jamie nosowej, mogą z łatwością zarazić je noworodkiem.
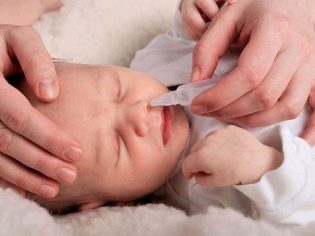
Dostając się na błony śluzowe górnych dróg oddechowych, gronkowiec powoduje u dziecka różne objawy niepożądane. Najczęstszym z nich jest oporny nieżyt nosa, objawiający się silnym katarem.
Wyładowanie z nosa jest zwykle grube, obfite, żółte lub zielonkawe. Bez leczenia gronkowcowy nieżyt nosa prowadzi do rozwoju chorób zapalnych zatok przynosowych, które objawiają się w dziecku pojawieniem się zapalenia zatok lub zapalenia czołowego.
Zakażenie gronkowcem szybko przenosi się do pobliskich narządów. Obecność bakterii w nosogardzieli prowadzi do rozwoju zapalenia gardła i gardła. Przyczynia się to do powstawania bakteryjnego zapalenia gardła u dziecka, a następnie do tchawicy. Te patologie występują u noworodków dość ciężko. Towarzyszy im pojawienie się kaszlu, silnego zespołu zatrucia, silnego bólu podczas przełykania.
Niebezpieczeństwo tych stanów polega na tym, że mogą one prowadzić do rozwoju niebezpiecznych powikłań - bakteryjnego zapalenia oskrzeli lub zapalenia płuc.
Uszkodzenia narządów żołądkowo-jelitowych są również bardzo powszechne w tej zakaźnej patologii. Staphylococcus aureus poprzez krążenie ogólnoustrojowe wpada do tej strefy anatomicznej.
Formy infekcji gronkowcowych przewodu pokarmowegowedług statystyk mają najkrótszy okres inkubacji.
Zakażenie może również wystąpić w wyniku użycia fermentowanych produktów mlecznych lub gotowych puree, które dzieci jedzą jako pierwsze produkty uzupełniające.
W jelitach patogeny prowadzą do wyraźnego zakłócenia normalnej biocenozy flory jelitowej. Przyczynia się to do rozwoju dziecka z silną dysbiozą.
Ten stan patologiczny objawia się u dzieci z reguły różnymi zaburzeniami krzesła. Chore dziecko może rozwinąć biegunkę lub uporczywe zaparcia. W niektórych przypadkach może to być ich zmiana.
Zakażenie gronkowcowe w przewodzie pokarmowym pojawienie się chorego dziecka w żołądku jest również dość często manifestowane.
Niemowlęta pierwszych miesięcy życia nadal nie mogą powiedzieć rodzicom o swoim bólu. Podejrzany ból brzucha dziecka może tylko obserwować jego zachowanie. Jeśli po jedzeniu dziecko zaczyna płakać lub częściej prosi o ręce, ten objaw powinien poważnie zaalarmować rodziców. W niektórych przypadkach chore dziecko próbuje ograniczyć aktywne ruchy, ponieważ przyczynia się to do zwiększenia bólu.
Każda infekcja gronkowcowa, niezależnie od początkowej lokalizacji, prowadzi do wyraźnego pogorszenia samopoczucia dziecka.
Dziecko staje się bardziej blade, letargiczne. U chorych dzieci apetyt jest zauważalnie zmniejszony. Zwykle objawia się to faktem, że niemowlęta zaczynają odmawiać karmienia piersią.
W przypadku tej infekcji bakteryjnej temperatura ciała gwałtownie wzrasta. Nasilenie takiego wzrostu może być różne i zależy w dużej mierze od ciężkości zakażenia.
Zwykle zakażenie gronkowcem u noworodków prowadzi do wzrostu temperatury do 38-39,5 stopni. Wysokie liczby mogą utrzymywać się u dziecka przez kilka dni i bez przepisywania leczenia przez dłuższy czas.
Obecność wyraźnego syndromu zatrucia pogarsza sytuację. Zwykle objawia się pojawieniem się silnej suchości skóry i widocznych błon śluzowych u dziecka, nasileniem silnego pragnienia, zmniejszeniem turgoru skóry, a także zmianą zachowania. Dzieci zaczynają się zachowywać, źle zasypiają. Podczas snu mogą się budzić wiele razy, a nawet płakać.
Diagnostyka
Kiedy pojawiają się pierwsze objawy niepożądane, dziecko powinno być natychmiast pokazane lekarzowi. Jeśli dziecko ma wysoką temperaturę, nie powinieneś sam przychodzić do kliniki. W takim przypadku lepiej zadzwonić do lekarza do domu.
Lekarz zbada dziecko i będzie w stanie ustalić wstępną diagnozę. Lekarz nie będzie w stanie dokładnie określić, co spowodowało chorobę, podczas badania klinicznego. Wymaga to szeregu różnych metod diagnostycznych, aby dokładnie zidentyfikować czynniki zakaźne. Te testy laboratoryjne pozwalają lekarzom odróżnić tempo od patologii.
Wszystkie dzieci z objawami infekcji bakteryjnej muszą przejść ogólne testy kliniczne. We krwi zwiększają się leukocyty i ESR, a także normalne wskaźniki we wzorze leukocytów.
W niektórych przypadkach Staphylococcus aureus można wykryć w moczu. Jest to możliwe głównie dzięki zakażeniom dróg moczowych. W celu ustalenia diagnozy w tym przypadku konieczne jest przeprowadzenie moczu bakpossewa na specjalnych pożywkach.
Dość często odchody są analizowane w celu identyfikacji patogenów. To proste i absolutnie bezbolesne badanie dziecka pozwala zidentyfikować różne drobnoustroje, które stają się źródłem zakaźnych patologii przewodu pokarmowego u chorych dzieci.
Obecność bakterii chorobotwórczych w kale może wskazywać na przenoszenie lub zakażenie tej infekcji.
Obecność Staphylococcus aureus może być obecna w analizach, ale nie towarzyszy jej pojawienie się niepożądanych objawów.
Zatem miano drobnoustrojów 10 do 3 stopni zwykle nie objawia się żadnymi widocznymi objawami klinicznymi. Wskazuje jedynie, że niemowlę, gdy zostanie wystawione na działanie czynników prowadzących do obniżenia odporności, może rozwinąć tę zakaźną patologię.
Zawartość odchodów 10 do 4 stopni towarzyszy pojawienie się objawów wyrażonych nieznacznie. Takie wyniki badań występują u niemowląt z miejscowymi i ograniczonymi wysypkami ropnymi skóry lub łagodnymi zakaźnymi zakażeniami gronkowcowymi narządów wewnętrznych.
Zazwyczaj lekarze nie przepisują konkretnego leczenia, ale radzą sobie tylko z przepisywaniem wzmacniających i łagodnych leków immunostymulujących. W niektórych przypadkach Staphylococcus aureus pojawia się w kale razem z Klebsiella.
Zawartość mikroorganizmów 10 do 5 stopni towarzyszy już rozwojowi objawów niepożądanych u dziecka. Stopień ich dotkliwości może być inny. Dość często, w tym przypadku, pojawia się biegunka z uwolnieniem pienistego cuchnącego kału.
Wydaliny są zwykle zielonkawe. Dziecko zazwyczaj czuje się wyjątkowo źle. Jego słabość wzrasta, zmniejsza się apetyt. W tym przypadku pediatrzy już zalecili specjalne leczenie przeciwbakteryjne.
W niektórych przypadkach wymagane są badania instrumentalne. Są oni wyznaczeni do wyjaśnienia stopnia zaburzeń funkcjonalnych, które wystąpiły, a także pomagają zidentyfikować powikłania, które rozwinęły się w przebiegu choroby w odpowiednim czasie.
Ponieważ takie badania, z reguły, radiografia płuc i klatki piersiowej, jak również badanie ultrasonograficzne narządów jamy brzusznej i nerek, są wyznaczone.
Komplikacje
Staphylococcus może być bardzo niebezpieczny. Osobliwością przebiegu tej infekcji jest to, że może ona dość łatwo prowadzić do rozwoju wielu powikłań. Znacznie pogarszają ogólne samopoczucie dziecka i mogą powodować długotrwałe niekorzystne skutki w późniejszym życiu.
Powszechnym powikłaniem jest powstawanie ropnych ropni w narządach wewnętrznych.
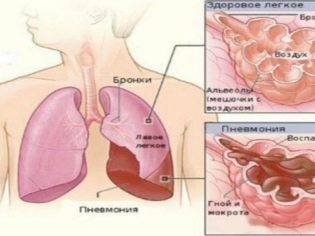
Pierwotna lokalizacja to tkanka płuc. Późne rozpoznanie zapalenia płuc i późnego leczenia pomaga ograniczyć proces zapalny i prowadzić do rozwoju miejscowego ropnia.
Ta patologia występuje u dzieci raczej ciężko. Leczenie tego stanu patologicznego odbywa się tylko w warunkach oddziału chirurgii dziecięcej szpitala.
Bakteryjny zapalenie opon mózgowych - także dość niebezpieczna komplikacja. W grupie wysokiego ryzyka są dzieci urodzone dużo wcześniej niż ustalony czas lub dzieci, które mają różne anomalie układu nerwowego po urodzeniu.
Staphylococcus meningitis - bardzo poważna choroba, której towarzyszy rozwój wielu objawów niepożądanych. Należą do nich: wzrost temperatury ciała do 40 stopni, pojawienie się ciężkiego bólu głowy, możliwe pojawienie się napadów padaczkowych i drgawek.
Do leczenia tego schorzenia konieczne jest obowiązkowe przeprowadzenie masowego kursu antybiotykoterapii oraz wprowadzenie specjalnych roztworów fizjologicznych i koloidalnych, które mają działanie przeciwzapalne i regenerujące.
Leczenie
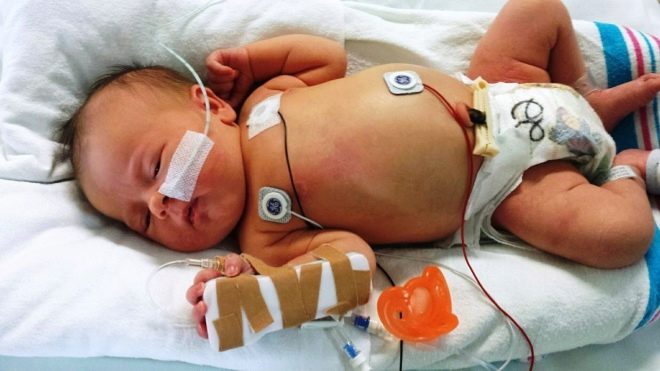
Terapia różnych form zakażeń gronkowcowych jest złożona. Może obejmować wyznaczanie różnych leków. W większości przypadków leczenie dzieci z objawami zakażenia gronkowcem przeprowadza się w warunkach stacjonarnych. Późna hospitalizacja lub jej odmowa mogą prowadzić do wyraźnego pogorszenia samopoczucia dziecka.
Lokalne lokalne formy, które występują na skórze, są dobrze leczone przy użyciu barwników anilinowych, prostych i znanych wielu rodzicom. Zaskakujące jest, że te agresywne mikroby są bardzo wrażliwe na działanie zwykłej zielonej brylantowej.
Leczenie dotkniętych krostami roztworem błyszczącej zieleni, jodu lub furatsiliny ma pozytywny efekt terapeutyczny. W niektórych przypadkach lekarze przepisują maść Vishnevsky, którą należy stosować na ropną skórę.
Głównym celem leczenia jest wyeliminowanie patogennych drobnoustrojów z ciała noworodka dziecka.
Można to zrobić tylko przepisując kurs leków przeciwbakteryjnych.
Takie leczenie przeprowadza się w szpitalu, ponieważ możliwe jest wprowadzenie antybiotyków głównie pozajelitowo. Takie wprowadzenie pozwala nieco zmniejszyć toksyczne działanie tych leków na błonę śluzową żołądka i jelit.
Wybór antybiotyku pozostaje dla lekarza prowadzącego. Gronkowce mają dość wysoką wrażliwość na różne grupy penicylin i cefalosporyn najnowszej generacji. Przebieg leczenia może być inny: od 5 do 10-14 dni.
Środki antybakteryjne z grupy rezerwowej z reguły nie mają zastosowania. Takie zastosowanie przyczynia się do rozwoju wysokiej oporności na antybiotyki.
Leki przeciwzapalne są koniecznie zawarte w kompleksie leczniczym. Pomagają wyeliminować stany zapalne i prowadzą do poprawy samopoczucia dziecka. Przy znacznym wzroście temperatury ciała powyżej 38 stopni stosuje się leki przeciwgorączkowe. Pomagają zmniejszyć gorączkę w pierwszych dniach po ich umówieniu.
Aby poprawić układ odpornościowy, przepisano leki immunostymulujące chorym dzieciom.
Terapia regeneracyjna odgrywa również ważną rolę w leczeniu infekcjispowodowane przez Staphylococcus aureus u noworodków.
W warunkach stacjonarnych wprowadza się w tym celu różne rozwiązania fizjologiczne, które pomagają poprawić mikrokrążenie i dopływ krwi do wszystkich narządów wewnętrznych. Fundusze te mają również wyraźne działanie przeciwzapalne.
Dla łatwiejszego przebiegu choroby lekarze mogą uciec się do leczenia zakażenia konkretnymi bakteriofagami. Potrzeba takiej terapii zależy wyłącznie od lekarza prowadzącego i zależy od wielu różnych czynników.
Decyzja o wyborze bakteriofagów lub antybiotyków musi być podjęta z uwzględnieniem lokalizacji procesu zapalnego, jak również ciężkości choroby.
Zapobieganie
Przestrzeganie zasad higieny osobistej jest bardzo ważnym elementem kierunku prewencyjnego.
Aby zmniejszyć ryzyko kontaktu z domową metodą zakażenia, zdecydowanie powinieneś używać własnych ręczników dla dziecka. Te tkaniny muszą być myte i prasowane.
Nawet przypadkowe użycie ręczników dziecięcych może doprowadzić do zakażenia okruchów.
Należy również unikać kontaktu z gorączkowymi lub gorączkowymi członkami rodziny. Jeśli jedno z rodziców jest chore, powinno nosić bandaż z gazy lub maskę, którą należy zmieniać co 3-4 godziny.
Podczas choroby należy ograniczyć wszelki możliwy kontakt z noworodkiem. W obecności krostek w okolicy brodawek u matek karmiących lekarze zalecają zaprzestanie karmienia piersią i przeniesienie dziecka na karmienie sztucznie zaadaptowanymi mieszankami.
Możesz także przeczytać inny artykuł, który myśli Dr Komarovsky o Staphylococcus aureus.
O tym, jak gronkowiec manifestuje się u dzieci, patrz następny transfer szkoły dr Komarowskiego.